Kvinnlig urininkontinens
Vårdprogrammet riktar sig i första hand till hälso- och sjukvårdspersonal som kommer i kontakt med kvinnor med dessa besvär. Berörd personal ska ha kunskap om och kunna initiera utredning och behandling utifrån vårdprogrammet. Det regionala vårdprogrammet riktar sig även till tjänstemän i landstinget (beställar- och produktionsorganisationen) i planerings-, upphandlings-, avtals- och uppföljningsprocessen.
Syftet med vårdprogrammet är att det ska utgöra en gemensam grund för arbetet med kvinnor som lider av urininkontinens i Stockholm och att stimulera till diskussion för utvecklande av lokala riktlinjer.
Det övergripande målet med behandlingen är att i första hand göra patienten
kontinent eller minska urinläckage men om detta inte är möjligt normalisera eller
förbättra blåstömning. Om inte urinläckage kan avhjälpas ska adekvat
behandling och/eller förskrivning av lämpliga hjälpmedel sättas in.
Förekomst av urininkontinens
Urininkontinens är ett stort folkhälsoproblem som berör c:a en halv miljon människor i Sverige. Kvinnor drabbas oftare än män. Förekomsten av urininkontinens hos kvinnor ökar med stigande ålder från c:a 4% vid 20 års ålder till 10% vid 40 års ålder upp till 25% vid 80 års ålder. Hos äldre kvinnor som vistas på institution ser man inte sällan urininkontinensfrekvenser på över 50%. Några exakta beräkningar hos Region Stockholm föreligger ej men det kan uppskattas att c:a 100 000 stockholmskvinnor har problem med urininkontinens.
Definition och mål
Med urininkontinens menas ”ofrivilligt urinläckage som är objektivt påvisbart och som utgör ett socialt eller hygieniskt problem för individen” (SBU). Patienterna lider antingen av en s.k. ansträngningsinkontinens eller av trängningar med eller utan inkontinens eller en blandning av dessa tillstånd eller överrinningsinkontinens. Målet är i första hand att göra patienten kontinent eller minska urinläckage men om detta inte är möjligt normalisera eller förbättra blåstömning och förbättra patientens livskvalitet trots urininkontinens, genom att sätta in adekvat behandling och/eller förskriva lämpliga hjälpmedel.
Strategier – sammanfattande riktlinjer av vårdprogrammet
Primärprevention
Kvinnor bör i olika sammanhang under livet få information om hur man kan träna sin bäckenbottenmuskulatur. Information ges av MVC och BVC till blivande mödrar. Till kvinnor med komplicerade förlossningar med större bristningar är det extra viktigt med information och om möjligt hjälp av uro- eller fysioterapeut med bäckenbottenträning.
Diagnostik
Utredning ska ge en heltäckande bild av patientens problem och behov. Orsaken
till inkontinens bör utredas genom noggrann anamnes och fysikalisk undersökning.
Utredningen görs genom fastställande av orsak:
- Ansträngningsinkontinens
- Trängningsinkontinens
- Blandinkontinens
- Överfyllnadsinkontinens på grund av blåstömningssvårigheter
- Neurologisk orsakad inkontinens
Behandling
När orsak är fastställd kan behandling bestämmas. Det finns olika former av konservativ behandling, men om inte detta hjälper finns operation för ansträngningsinkontinens och läkemedel eller Botoxbehandling för trängningsinkontinens.
Behandling kan utgöras av följande punkter:
- Bäckenbottenträning
- Elektrisk stimulering
- Blåsträning
- Läkemedel
- Injektioner med Botulinumtoxin (exempelvis Botox) i urinblåsan
- Kirurgisk behandling. Inför kirurgisk behandling gäller följande:
- Alla patienter som ska opereras bör informeras om att alkohol kan påverka organen och viktiga funktioner i kroppen, och att det finns godkunskap om att komplikationsrisken är förhöjd vid riskbruk av alkohol.
- Personer med riskbruk bör erbjudas rådgivande samtal ochrekommenderas alkoholuppehåll under minst fyra veckor före operation och en tid efter
- Personer med lägre konsumtion bör informeras om att det inte finnsnågon känd gräns för riskfritt intag och att man därför rekommenderasalkoholuppehåll fyra veckor före operation
- Rökstopp rekommenderas 4–6 v före och efter operation, se Rök- och alkoholfri operation,
 Länk till annan webbplats. Vårdgivarguiden
Länk till annan webbplats. Vårdgivarguiden
- Akupunktur
Uppföljning och kvalitet
Det man följer upp är vidtagna åtgärder. Patientens egen värdering av inkontinensens påverkan på livskvaliteten ska särskilt beaktas. Beställaren kan följa upp kvaliteten via avtalen när det gäller operationer och Botoxbehandling via det nationella GynOp registret. för gynekologiska mottagningar och via separat redovisning för urologiska mottagningar.
Vårdkedjan och ansvarsfördelningen mellan olika vårdnivåer som förespråkas i
vårdprogrammet kan också följas upp:
- Vårdnivå 1 - att primärvård/gynekologisk öppenvård kan ge tillräckliga
utredningsinsatser (genom att följa väntetiderna). - Vårdnivå 2 - att bäckenbottenmottagningar utanför sjukhusen inom
vårdval gynekologi eller urologi har uroterapeutisk resurs och medicinska
resurser för viss utvidgad utredning och behandling. - Vårdnivå 3 - att bäckenbottenmottagning/team/centra vid sjukhus med
slutenvårdsresurs genomför utredningar i multidisciplinärt samarbete och
behandlingar i komplicerade fall och hos patienter med försvårande
sjukdomar.
Kartläggning och analys
Undersökningar visar att c:a 10% av samtliga kvinnor över 35 år önskar behandling för urininkontinens. Förekomsten av urininkontinens hos kvinnor ökar med stigande ålder från c:a 4% vid 20 års ålder till 10% vid 40 års ålder upp till 25% vid 80 års ålder. Hos äldre kvinnor som vistas på institution ser man inte sällan urininkontinensfrekvenser på över 50%.
Det har visats att endast c:a hälften av de urininkontinenta söker hjälp hos sjukvården. Några exakta beräkningar hos Region Stockholm föreligger ej men det kan uppskattas att c:a 100 000 stockholmskvinnor har problem med urininkontinens.
Patienter med neurogena blåsrubbningar t ex efter skall- och ryggtrauma, MS, Parkinsons sjukdom, stroke eller åderförkalkningssjukdomar kan kräva specialiserad urodynamisk utredning. Om invasiv behandling vidtas är den avancerad och ska centraliseras till speciella urologkliniker. Botoxbehandling, blåsförstorande ingrepp, permanenta urinavledningar med användning av tarm, implantat med ersättning av slutningsmuskulaturen, elektrisk sakral blåsmodulering och neurokirurgiska ingrepp kan komma ifråga.
Injektioner med botulinumtoxin(ex Botox) i urinblåsan användes initialt endast för behandling av patienter med neurogena blåsrubbningar men behandlingen är nu godkänd och tillgänglig för patienter med överaktiv blåsa i öppenvård vid specialkliniker. Behandlingen har visat god effekt mot svårare trängningsinkontinens men vårdresurerna är begränsade och behandlingen måste upprepas.
Vårdresurser och väntetider
Primärvården inom Region Stockholm tar hand om flertalet sökande. Vid behov
remitteras patienten till gynekologisk eller urologisk mottagning för vidare utredning och behandling.
Efter införandet av Vårdval inom Region Stockholm för gynekologi (2012) och urologi (2016) har tillgängligheten ökat och väntetiderna minskat både för utredning och åtgärd. Enligt vårdgarantin är väntetiden för utredning av inkontinens är 1 månad. Om utredningen leder till beslut om operativ behandling är väntetiden högst tre månader i region Stockholm. Det bör framhållas att endast kvinnor med ansträngningsinkontinens kan bli botade med operation. Kirurgi skall endast utföras om patienterna har blivit adekvat undersökta enligt nedan och konservativ behandling prövats.
Sjukhusbunden vård och mer specialiserad vård bedrivs vid fyra gynekologiska kliniker vid Danderyds sjukhus AB, Karolinska Universitetssjukhus - Huddinge, Södersjukhuset AB och Södertälje sjukhus.
Vid två urologiska kliniker Karolinska Huddinge och Karolinska Solna, bedrivs även specialiserade urininkontinensmottagningar.
Inom privata sektorn föreligger vårdval inom kvinnosjukvård för utredning och behandling av urininkontinens vid Cevita Care S:t Görans sjukhus, Ultragyn
Sophiahemmet och Octaviakliniken. Specialiserade mottagningar för utredning
med urodynamik och behandling med Botulinumtoxin finns också vid
Octaviakliniken (även kirurgi) samt Stockholm Urogyn (både gynekolog och
urologavtal).
Inom vårdval urologi finns det ett flertal öppenvårdsmottagningar för utredning och behandling av kvinnlig inkontinens. Mottagningarna finns upptagna i Vårdgivarguiden Länk till annan webbplats..
Länk till annan webbplats..
Behovet av hjälp vid inkontinens är sålunda ofullständigt känt. Detta gör det svårt
att med säkerhet uppskatta om utbudet är tillräckligt. Då det totala antalet besök
ej är känt kan ingen noggrann kostnadsredovisning göras.
1990 uppskattades kostnader för urininkontinens i Sverige till c:a 2% av de totala
sjukvårdskostnaderna eller vid den tiden 1,8 miljarder kronor. Vid SBU:s genomgång 2000 uppskattades den totala kostnaden för urininkontinens i Sverige till mellan 2,8 och 4,4 miljarder kronor per år. Bland annat har kostnaden för hjälpmedel mer än tredubblats under de senaste 10 åren och uppgick 1996 till drygt 1 miljard kronor i Sverige. Man konstaterar också att kostnaden för diagnostik och mer aktiv behandling t ex operation är låg jämfört med den totala kostnaden. De största kostnaderna kan hänföras till krav på hög personaltäthet vid geriatriska enheter för att kunna tillgodose patientbehoven.
Mot bakgrund av ovan angivna data kan inkontinensvårdens kostnader inom SLL
uppskattas till mellan 500 miljoner och 1 miljard, varav c:a 250 miljoner är
hjälpmedelskostnader (huvudsakligen inkontinensskydd). Utebliven vård påverkar framförallt livskvaliteten mycket negativt. Under de senare åren har en förenklad operationsteknik medfört betydligt större antal opererade patienter. Det måste ånyo framhållas att den största gruppen av patienter ej lämpar sig förkirurgi.
Statistik levererade och fakturerade inkontinenshjälpmedel till kvinnor
Period år 2014 till 2018
| ||
Årtal | Hjälpmedel | Funktionspris/Totalpris* |
2014 | Hjälpmedel för personlig vård | 68 897 311 |
2015 | Hjälpmedel för personlig vård | 73 642 165 |
2016 | Hjälpmedel för personlig vård | 80 168 520 |
2017 | Hjälpmedel för personlig vård | 76 078 143 |
2018 | Hjälpmedel för personlig vård | 81 937 306 |
| Total - 5 års period | 380 723 444 |
* I denna kostnad ingår både pris för artikel, leverans, konsultationstjänst och utbildning till förskrivare samt faktura och leveransfrågor till brukare.
Källa: Hälso- och sjukvårdsförvaltningen, Enheten för Rehabilitering, habilitering och hjälpmedel
Riktlinjer för hälso- och sjukvård
Primärprevention
Kvinnor ska i olika sammanhang under livet erbjudas information om hur man tränar sin bäckenbottenmuskulatur. Bäckenbottenskador som ex kan uppstå vid långdragna traumatiska förlossningar bör i görligaste mån förebyggas genom ett aktivt omhändertagande vid förlossningen.
Diagnostik och behandling
Alla kvinnor med inkontinens som kan genomgå undersökning har rätt till basal diagnostik innan beslut om åtgärd som långtidsförskrivning av inkontinensskydd tages. Hjälpmedel får aldrig hindra utredning av bakomliggande orsaker eller ersätta behandling av urininkontinens.
Diagnostiken bör följa nedanstående flödesschema:
Miktionslista, och anamnesformulär kan med fördel sändas ut till patienten före första besöket för att spara in en vårdkontakt. SSK/uroterapeut kan instruera vb.
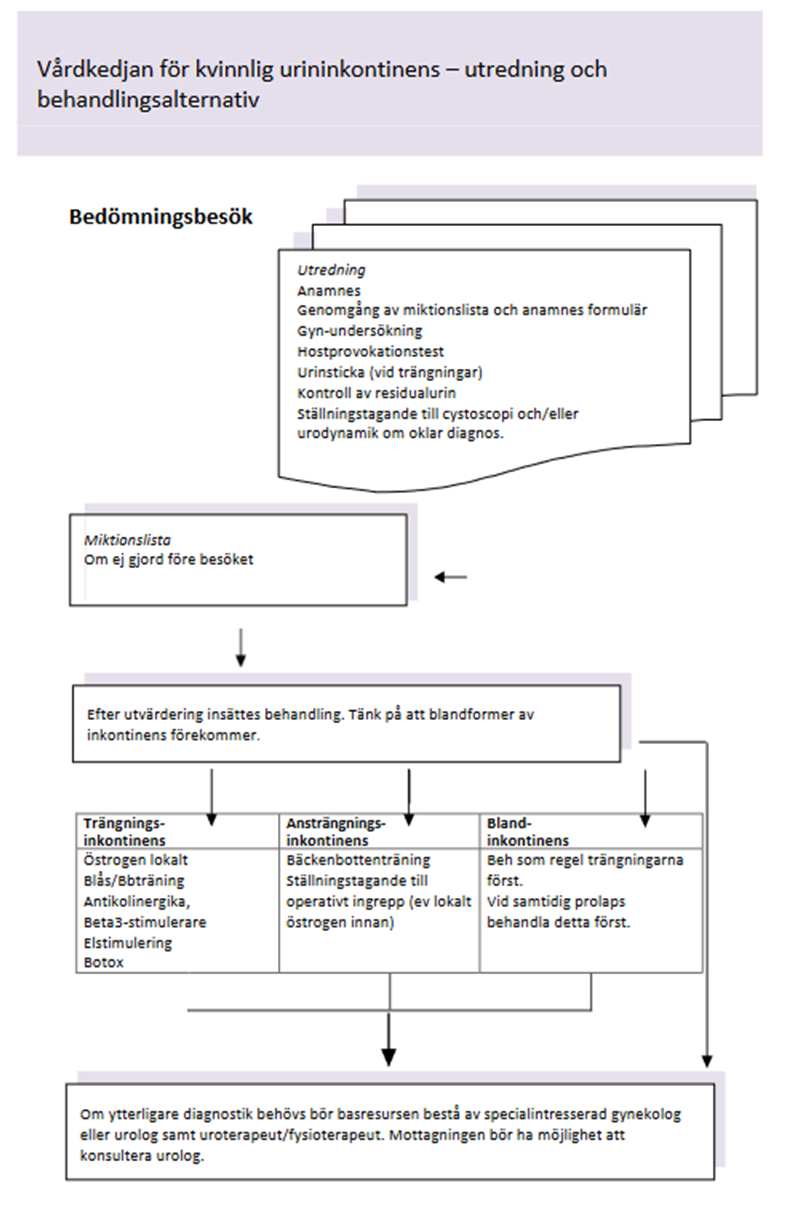
I efterförloppet bör alla vidtagna åtgärder följas upp i första hand av uroterapeut/ sjuksköterska/omvårdnadspersonal.
Samtliga behandlingsmetoder som har prövats från blås- och bäckenbotten- träning, toalettassistans, vaneträning, elektrostimulering, farmakologisk behandling, kirurgisk behandling och Botoxbehandling har visats ha god effekt.
Beställaren kan följa upp operationsresultat och reslutat av Botoxbehandling via det nationella GynOp registret för gyn.mottagningar. Urologkliner redovisar Botoxbehandlingar separat.
Sammanfattande slutsatser från SBU för kvinnlig urininkontinens
I rapporten som publicerades år 2000 har man dragit slutsatser utifrån en tregradig skala (bevisgrad: A=hög; B=medelhög; C =låg) som direkt kan relateras till vetenskapliga studier. Rapporten är gammal men inga nya data finns ännu ej tillgängliga [1].
- Urininkontinens är ett symptom och inte en diagnos i sig, vilket innebär att orsaken till inkontinens bör utredas (A).
- Noggrann anamnes och fysikalisk undersökning utgör grunden för inkontinensutredning (B).
- I anamnesen bör patientens egen värdering av inkontinensens påverkan på livskvaliteten särskilt beaktas (B).
- Diagnostik och utredning måste anpassas till patientens allmäntillstånd, ålder och risken för bakomliggande allvarliga sjukdomar (B).
- Plötslig debut av svåra trängningar och trängningsinkontinens ökar risken för bakomliggande tumörsjukdom (B).
- Miktionslista och ev. blöjvägningstest kan förbättra diagnostiken och är viktiga vid jämförande studier för att ge bättre objektiv och kvantitativ bedömning av läckageproblem. Blöjvägningstest är dock inte (B).
- Resturinbestämning är främst av betydelse när symptombilden tyder på blåstömningsbesvär. Mäts bäst tidigt i utredningen (B).
- Urinundersökning med dip-stick-teknik är väsentlig för att spåra annan bakomliggande urinvägssjukdom vid trängningar. Rutinmässig urinodling är inte nödvändig. (B).
- Makroskopisk hematuri vid urininkontinens skall alltid föranleda vidare utredning hos Vid makroskopisk hematuri och ålder 50 år eller äldre skall utredning ske enligt standardiserat vårdförlopp (SVF) för välgrundad misstanke om cancer i urinvägarna. Mikroskopisk hematuri i kombination med plötsligt debuterande urinträngningar bör också utredas hos urolog, men föranleder inte SVF (Standardiserat vårdförlopp).
- Cystoskopi är inte någon rutinundersökning vid inkontinens men skall utföras vid makrohematuri, fynd av leukocyter (varceller) i urinen, som inte förklaras av infektion och vid uttalade irritativa besvär (B).
- Någon klar indikation på när urodynamisk undersökning bör ske finns Cystometri, urethratryckprofil, läckagetryck, EMG etc. är alla väsentliga metoder för förståelse och fortsatt forskning kring patofysiologi vid inkontinens och av betydelse för diagnostik i oklara fall. Urodynamiska undersökningstekniker kan också ha stort värde vid behandlingsstudier för att bättre säkerställa att jämförbara patientgrupper studeras (C).
- Röntgenundersökningar ingår inte i rutindiagnostik (B).
- Betydelsen av ultraljudsmetodik och MR för bestämning av blåshalsens och urinrörets läge är ännu ofullständigt klarlagd och metoden är för närvarande främst av forskningsintresse (C).
- Vetenskapliga utvärderingar är önskvärda, där särskilda vårdprogram jämförs i olika patientpopulationer utifrån diagnostikens betydelse för behandlingsresultat och risk för förbisedd allvarlig, bakom liggande Arbete pågår med ny rapport ”kvinnlig urininkontinens” från SFOG.
Omvårdnad
Utbildningsbehovet för personal och patienter inom hemtjänst, sjukhemsvård och äldreboende är stort. Riktad individuell behandling av urinläckage såsom toaletträning kan förbättra livskvaliteten särskilt hos gamla med åderförkalkning och demenssjukdomar. Om hjälpmedel måste användas skall kunskap finnas hos vårdpersonalen så att för individen rätt anpassat kontinenshjälpmedel väljs.
Vårdpersonal bör noga beakta den inkontinenta patientens behov av toalett- närhet och avskildhet samt iakttaga diskretion. Genom att värdera urinläckagets volymer och frekvens hos patienter kan väl fungerande hjälpmedel utväljas. Där kurativ terapi inte kan ges är det viktigt att patienter som har absorberande hjälpmedel instrueras om god hudvård. Åtgärder som motverkar förstoppning och kronisk hosta bör vidtagas. Vid övervikt bör viktnedgång uppmuntras och information om lämpliga viktminskningsprogram bör ges.
Att vara patient
Ur patientens synpunkt är det viktigt med god tillgänglighet, gott bemötande och kontinuitet samt effektiv utredning och därav följande information. Ur allmänna samhällssynpunkter är det viktigt med god tillgång på toaletter med god standard. Erbjudna hjälpmedel måste vara av god kvalitet. För närvarande är vårdgarantin när det gäller operativa insatser väsentligen uppfylld.
Att kunna få hjälp och behandling för urininkontinens har mycket stor betydelse för patienterna för att kunna leva ett så aktivt liv som möjligt. Information om möjligheter till behandling är viktig på alla nivåer såsom MVC, primärvården etc. Det är mycket viktigt att ta reda på patientens egen uppfattning om hur inkontinens påverkar hennes livskvalitet. Utebliven behandling leder till högre sjukvårdskonsumtion och andra sekundära sociala kostnader.
Kvalitetsmått
Enligt Hälso- och sjukvårdslagen Länk till annan webbplats. är målet för hälso- och sjukvården en god hälsa och en vård på lika villkor för hela befolkningen. Hälso- och sjukvården skall bedrivas så att den uppfyller krav på hög kvalitet och tillgodoser patientens behov av trygghet i vården och behandlingen. I kvalitetstermer innebär god vård att den utmärks av att vara kunskapsbaserad och ändamålsenlig, säker, patientfokuserad, effektiv, jämlik och att den ges i rättan tid.
Länk till annan webbplats. är målet för hälso- och sjukvården en god hälsa och en vård på lika villkor för hela befolkningen. Hälso- och sjukvården skall bedrivas så att den uppfyller krav på hög kvalitet och tillgodoser patientens behov av trygghet i vården och behandlingen. I kvalitetstermer innebär god vård att den utmärks av att vara kunskapsbaserad och ändamålsenlig, säker, patientfokuserad, effektiv, jämlik och att den ges i rättan tid.
Vårdkedjan och ansvarsfördelningen mellan olika vårdnivåer som förespråkas i vårdprogrammet kan också följas upp:
- Vårdnivå 1 - att primärvård/gynekologisk öppenvård kan ge tillräckliga utredningsinsatser (genom att följa väntetiderna).
- Vårdnivå 2 - att bäckenbottenmottagningar har utrednings- och behandlingsmöjligheter innefattande uro- och fysioterapeuter.
- Vårdnivå 3 - att bäckenbottenmottagning/team/centra vid sjukhus med slutenvårdsresurs genomför utredningar i multidisciplinärt samarbete och behandlingar i komplicerade fall och hos patienter med försvårande
Patientflöden finns och ska finnas från både 1 till 2, 1 till 3 och 2 till 3. Tererapeuter behövs både vid vårdnivå 2 och 3.
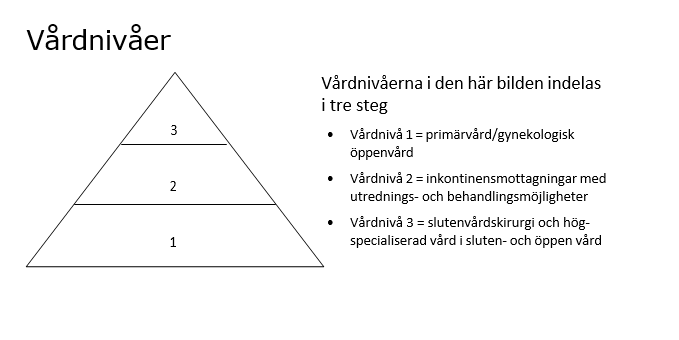
Alla patienter behöver tillgång till vårdnivå 1 och inom denna vårdnivå måste ökade utredningsinsatser genomföras. Inom vårdnivå 2 behövs mer uro- och fysioterapeuter samt mottagningstid för detta. Inom vårdnivå 3 förekommer mer specialiserade insatser.
Ekonomiska konsekvenser
Att få fler patienter kontinenta skulle i sig innebära en besparing av kostnader på hjälpmedel så som inkontinenssskydd. Det är viktigt att ej fortsätta med onödig behandling av icke symptomgivande bakterieuri. Det är också viktigt att minska ”överförskrivning” av farmakologiska preparat och tekniska hjälpmedel samt att i tid avsluta ej fungerande behandling. Bättre livskvalitet och färre läkar- och andra besök i sjukvården bör medföra minskad kostnad per patient.
Referenser
- Behandling av urininkontinens, Stockholm: Statens beredning för medicinsk utvärdering; 2000.
- Kvinnlig urininkontinens: utredning och behandling. Stockholm, Sjöberg N-O. Svensk förenings för obstetrik och gynekologi, SFOG;
- Behandling av urininkontinens,
 Länk till annan webbplats.Vårdhandboken. Stockholm: Inera AB; 2017. Hämtad 2019-06-04
Länk till annan webbplats.Vårdhandboken. Stockholm: Inera AB; 2017. Hämtad 2019-06-04
Relaterad information
Urininkontinens Länk till annan webbplats., 1177
Länk till annan webbplats., 1177
Riktlinjer för behandling av urininkontinens Länk till annan webbplats., Janusinfo
Länk till annan webbplats., Janusinfo
Urinträngningar och trängningsinkontinens – överaktiv blåsa Länk till annan webbplats., Läkemedelsverket
Länk till annan webbplats., Läkemedelsverket
Vuxen blåsa Länk till annan webbplats., Kvalitetsprogram, Nicola.nu
Länk till annan webbplats., Kvalitetsprogram, Nicola.nu
Behandling av urininkontinens Länk till annan webbplats., SBU
Länk till annan webbplats., SBU
Urininkontinens hos kvinnor Länk till annan webbplats., Viss.nu
Länk till annan webbplats., Viss.nu
Om innehållet
Granskad: Juni 2020
Publicerad: Maj 2019
Författare: Maria Jarkander Rolff, Gynekologi/Obstetrik Octaviakliniken,
Marie Westergren Söderberg, med. dr, överläkare Gynekologi/obstetrik, KK, Södersjukhuset AB. Ordförande Urogynekologisk arbetsgrupp (URARG) inom SFOG, Elisabeth Carlsson Farelly, överläkare, Urologkliniken Södersjukhuset AB,
Stockholm-Gotland medicinska råd har antagit vårdprogrammet den 16 maj 2019.

