Sepsis - Tidig identifiering och behandling
Sepsis är ett vanligt tillstånd som beräknas drabba >10 000 personer i Stockholms län varje år. Trots modern sjukvård är dödligheten fortfarande hög. Sepsis innebär dessutom ofta ett avsevärt lidande för patienten med långa vårdtider och stora kostnader för samhället.
Patienter med sepsis återfinns både i den prehospitala och hospitala vården och inom flertalet medicinska specialiteter. Ett strukturerat omhändertagande i en sepsiskedja med tidig diagnostik och tidig adekvat terapi med antibiotika och vätskebehandling är avgörande för utgången.
Sammanfattning
Sepsis är ett allvarligt sjukdomstillstånd som ofta går att bota med tidig korrekt behandling. Det behövs därför ett strukturerat arbetssätt för att identifiera sepsis och påbörja adekvat behandling. Detta vårdprogram är avgränsat till tidig handläggning i öppenvård, på akutmottagning och vårdavdelning. Vårdprogrammet tar inte upp handläggning på intensivvårdsavdelning.
För patienter i öppenvård med infektionssymtom rekommenderas att bedömning av risk för sepsis görs systematiskt utifrån allmäntillstånd, fysiologiska funktioner och riskfaktorer. Vid hög risk för sepsis bör patienten skyndsamt föras till akutsjukhus.
Länets akutmottagningar bör införa sepsislarm som, baserat på triagesystem och anamnes/klinisk bild, snabbt identifierar patienter med misstänkt sepsis och säkrar tidig korrekt bedömning och behandling.
På vårdavdelningarna vid länets sjukhus används idag övervakningssystemet NEWS (National Early Warning Score). Vid NEWS 5 poäng hos en patient med misstänkt/bekräftad infektion ska sepsis misstänkas och läkare omedelbart tillkallas.
För patient med sannolik sepsis och patient med chock/snabb försämring där sepsis kan föreligga ska adekvata kompetenser, som infektionsläkare och
intensivvårdsläkare, rutinmässigt involveras och följande strukturerade åtgärder vidtagas:
- Åtgärdspaket utförs inom 60 minuter: blododling, intravenös antibiotikabehandling, laktatanalys, intravenös vätska påbörjad vid hypotension eller hypoperfusion, och vasopressorbehandling initierad vid hypotension trots vätska
- Identifiering av infektionsfokus med hjälp av anamnes, status och vid behov radiologisk teknik, för att tidigt med riktad intervention kunna uppnå infektionskontroll
- Övervakning med upprepad mätning av NEWS, laktat och diures
- Daglig omvärdering av antibiotikaval utifrån behandlingssvar och resultat av mikrobiologiska analyser.
Sepsisvården bör systematiskt utvärderas.
Bakgrund
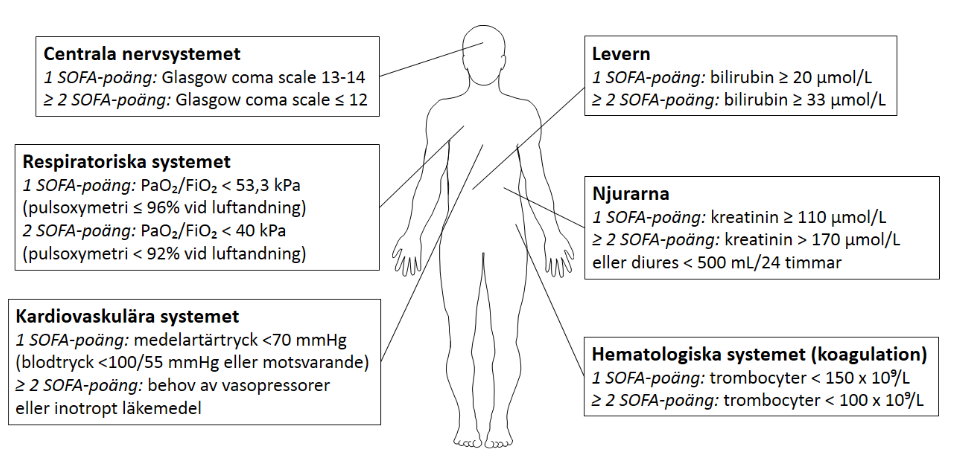
Akuta infektionstillstånd är vanliga i samhället och är i de flesta fall av lindrig eller övergående karaktär. Ibland leder infektionen till att individen blir svårt sjuk, med påverkan på olika organsystem som kan försämras i sin funktion. Detta kallas för organdysfunktion och beror på ett stört eller obalanserat systemiskt svar mot infektionen hos individen [1, 2]. När en infektion orsakar organdysfunktion, med en sammanlagd ökning av Sequential organ failure assessment (SOFA) score med minst 2 poäng jämfört med individens normala nivå, har patienten sepsis, enligt nya internationella sepsisdefinitionen (Sepsis-3) [1, 3], se figur 1 och figur 2 samt bilaga 1.
Vid sepsis är det framför allt följande sex organsystem som kan svikta:
Figur 1. Basal definition av sepsis. SOFA står för Sequential organ failure assessment (se bilaga 1)

Figur 2. Organsystem som kan svikta vid sepsis. Graden av organdysfunktion för respektiveorgansystem mäts med Sequential organ failure assessment (SOFA) score (0–4 poäng perorgansystem; kriterier för 3 och 4 poäng ses i bilaga 1). SOFA-poängen från de sexorgansystemen summeras till en sammanlagd SOFA score. Om en infektion orsakarorgandysfunktion med en sammanlagd SOFA-ökning av minst 2 poäng jämfört medindividens normala nivå, har individen sepsis.
Sepsis är ett mycket allvarligt tillstånd som kräver akuta åtgärder för att individen ska överleva. Patienter med sepsis förekommer i alla delar av vården. Sepsis visar sig antingen genom att en patient med infektionssymtom också får tecken på organdysfunktion eller det omvända att en patient med organdysfunktion visar sig ha en infektion [4]. Det är därför viktigt att den initiala bedömningen av en patient med infektionssymtom alltid innehåller en värdering av allmäntillståndet och organstatus och att denna bedömning upprepas under det fortsatta omhändertagandet.
På senare år har det uppmärksammats att sepsis ofta missats hos sjuka patienter och att detta bidragit till ökad risk för död. För att förbättra sepsisvården proklamerade Världshälso-organisationen WHO nyligen sepsis som en ”Global Health Priority” [5]. De vanligaste infektionerna som orsakar sepsis utgår från luftvägar, följt av buk och
urinvägar [2].
Septisk chock är en allvarlig undergrupp av sepsis, där bakomliggande cirkulatoriska och cellulära/metabola störningar är tillräckligt uttalade för att avsevärt öka risken
för död [1, 2].
Epidemiologi och mortalitet
Svåra infektioner har genom historien tillhört de allra vanligaste dödsorsakerna. Under 1900-talet minskade förekomsten av svåra infektioner kraftigt till följd av tillkomsten av effektiva antibiotika, vacciner och förbättrad hygien. Dock har vi under de senaste decennierna åter sett en ökning av allvarliga infektioner [6], sannolikt till följd av en åldrande befolkning med tillhörande sjuklighet, som inte sällan innefattar olika typer av immunhämmande behandlingar. Incidensen av sepsis ligger i flertalet studier omkring 500 fall per 100 000 personer och år [6, 7]. Det betyder att vi i Stockholms län har fler än 10 000 fall av sepsis per år. Sepsis har en mortalitet på 10–20% i olika populationer [6, 7]. Som jämförelse kan nämnas att akut hjärtinfarkt rapporterats ha en incidens på omkring 350 fall per100 000 personer och år och en mortalitet på drygt 20% [8].
En liten andel av patienter med sepsis utvecklar septisk chock, som har en mortalitet på omkring 40% [1, 2].
Klinik
Den kliniska bilden vid sepsis beror dels på symtom orsakade av själva infektionen, dels på symtom orsakade av organdysfunktionen [2]. I flertalet fall insjuknar sepsispatienten med feber, frossa, påverkat allmäntillstånd, förhöjd puls och andningsfrekvens, med ett stegrat C-reaktivt protein (CRP) och antal vita blodkroppar i blodprov. Andra vanliga symtom är [9, 10]:
- Förändrat mentalt status
- Andfåddhet
- Muskelsvaghet
- Akut insättande smärta/värk
- Gastrointestinala symtom (kräkningar, diarréer, illamående)
Symtombilden varierar dock kraftigt. Många patienter har t ex inte feber när de uppsöker vården [11] och en del patienter, framför allt äldre och nyfödda, kan ha svåra
infektioner utan att utveckla feber överhuvudtaget. Patienter med nedsatt systeminflammatoriskt svar till följd av immunosuppression (se exempel nedan) kan ha en dämpad symtombild som snabbt kan utvecklas till septisk chock. Tiden till upptäckt och behandling av sepsis är avgörande för om patienten överlever [12]. Eftersom svar på blodprover och odlingar oftast saknas i det första skedet av omhändertagandet ställs det höga krav på vårdpersonalens kunskap om sepsis och förmåga att snabbt identifiera tillståndet och ta hand om patienten på ett korrekt sätt.
Riskfaktorer för sepsis
Följande riskfaktorer har visat sig vara associerade med förhöjd risk att utveckla sepsis [13]:
- Hög ålder (över 75 år) eller skörhet
- Påverkad immunologisk funktion, till exempel cellgiftsbehandlad cancer, diabetes, bortopererad mjälte, behandling med steroider (kortison) under längre tid, annan
immunosuppressiv behandling - Kirurgi eller annan invasiv procedur under de senaste 6 veckorna
- Skadad hudbarriär, till exempel sår, brännskador, blåsor eller hudinfektioner
- Intravenöst missbruk
- Kateter (i blodkärl, t ex venport, eller urinblåsa)
- Graviditet eller förlossning under de senaste 6 veckorna
Värdering av sepsisrisk bland infektionspatienter i öppenvård
Då allvarliga infektioner är sällsynta inom primärvården är erfarenheten av dem relativt liten, vilket ökar risken för att symtom inte tolkas rätt vid en telefonkontakt eller besök i
tidigt skede. Inom hemsjukvården kan sepsis lätt missas då äldre eller kroniskt sjuka ofta har en atypisk sjukdomsbild. Hos dessa patienter är mental påverkan ofta mer framträdande än cirkulatorisk eller respiratorisk påverkan. Fallskador eller ”funnen på golvet” kan ofta vara sekundärt till pågående sepsis.
Patienter med infektionssymtom i öppenvård, inklusive på närakut, bör värderas systematiskt, och utifrån allmäntillstånd, fysiologiska funktioner och riskfaktorer grupperas till låg risk, medelhög risk och hög risk för pågående eller nära förestående sepsis, se Tabell 1. [14]
Utifrån riskvärderingen avseende sepsis (Tabell 1) visar Tabell 2 den rekommenderade handläggningen av patienter med infektionssymtom i öppenvård/på närakut. Patienter med hög risk för sepsis bör omedelbart få ta del av akutsjukhusets resurser. Patienter med medelhög risk för sepsis kan försämras till hög risk, och därför bör man vid medelhög risk (om patienten inte förs till sjukhus) ge tydlig information om observationsråd och varningssymtom samt planera för uppföljning. Ju fler anamnes- och statusparametrar för medelhög risk som är uppfyllda, desto mer motiverat är det att direkt remittera patienten till sjukhus.
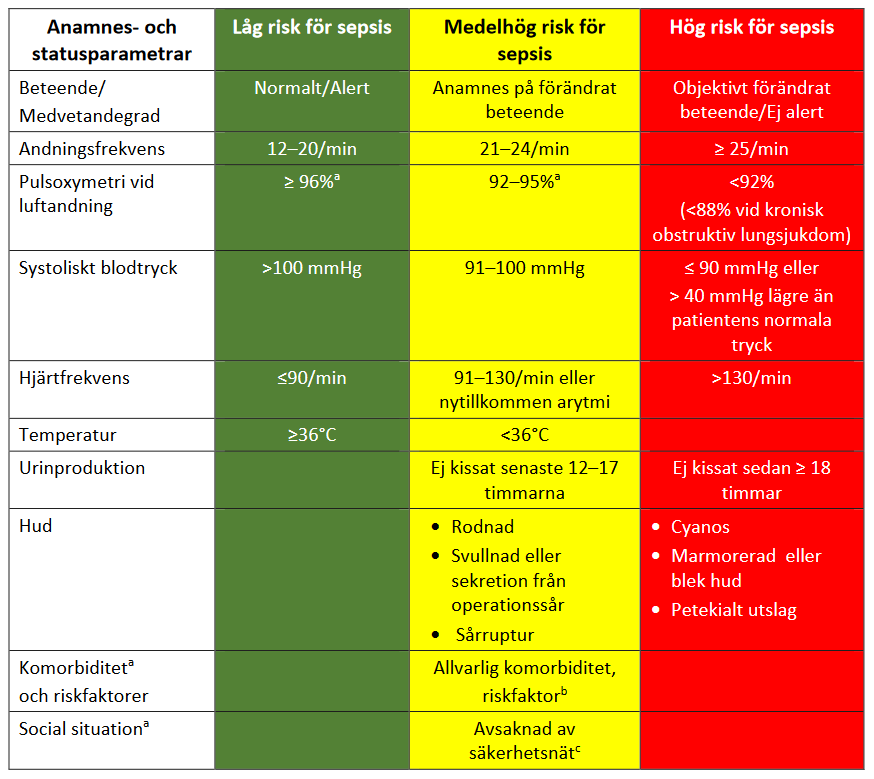
- Finns inte med i den ursprungliga algoritmen av National Institute for Health and Care Excellence [13].
- Hög ålder/skörhet, påverkad immunologisk funktion (till exempel cellgiftsbehandlad cancer, diabetes, bortopererad mjälte, behandling med steroider (kortison) under längre tid, annan immunosuppressiv behandling), kirurgi/invasiv procedur nyligen, bruten hudbarriär (t ex sår, brännskador, blåsor, hudinfektioner), iv missbruk, kateterbärarskap (ven/urinblåsa), graviditet/ nylig förlossning.
- Säkerhetsnät innebär att antingen sjukvården eller någon utanför sjukvården följer patientens tillstånd.

- Säkerhetsnät innebär att antingen sjukvården eller någon utanför sjukvården följer patientens tillstånd.
- Försämrat allmäntillstånd, nedsatt vakenhet, andnöd/ökad andningsfrekvens, allmän svaghet, nytillkommen smärta, tillkomst av kräkningar eller diarréer, oro hos de som följer patientens tillstånd.
Handläggning av misstänkt sepsis i ambulans
Styrning av ambulans till olika sjukhus regleras av andra dokument.
Anamnes och status i ambulans
Tabell 3 och 4 visar rekommenderad anamnes och status i ambulans vid transport av patient med misstänkt sepsis [15].
Tabell 3. Riktad anamnes enligt systemet SAMPLE [15]
S (symptom) | Förvirring, andningspåverkan, feber/undertemp, frusenhet/frossa, utslag? · Infektionsinsjuknande – långsamt, snabbt eller urakut? |
A (allergier) | Allergier/överkänslighet mot antibiotika? |
M (medicinering) | Pågående antibiotika, kortison, immunosuppression, cancerbehandling? |
P (”past medicial history”, tidigare sjukdomar) | Diabetes, cancer, tidigare infektioner, nylig operation, sår/bett, kateter i urinblåsa, infart/kateter i blodkärl, sjukhusvistelse? |
L (”last oral intake”, muntligt intag) | När åt eller drack patienten senast? |
E (“events prior to illness”, föregående händelser) | Annan lindrig infektion, infektion hos närstående, utlandsvistelse? |
Tabell 4. Undersökning av patient med misstänkt sepsis i ambulans
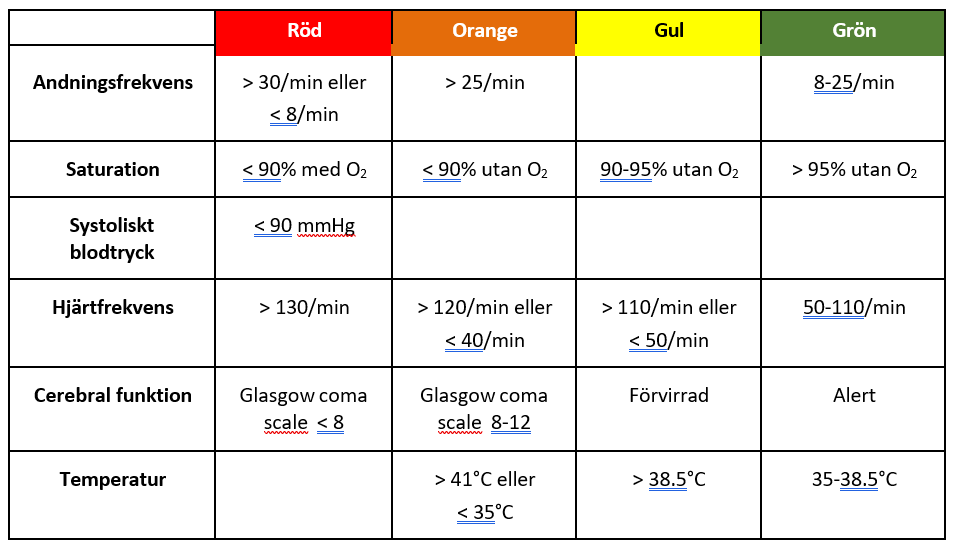
Vital-parametrar/ status | Basal (vakenhet, andningsfrekvens, pulsoxymetri, blodtryck, hjärt- auskultation avseende hjärtrytm/pulskvalitet, temp) • Bedömning enligt Rapid emergency triage and treatment system (RETTS) eller National Early Warning Score (NEWS) (Tabell 5, 6) |
Riktad | • Helkroppsundersökning: petekier, utslag, sår, erysipelas, abscesser, katetrar? • Varm/kall perifert? • EKG |
Behandling av patient med misstänkt sepsis i ambulans
Utöver basal behandling av patient i ambulans rekommenderas följande specifika åtgärder:
- Vid sviktande cirkulation (blodtryck <90 mmHg) begärs förstärkningsenhet
- Intravenös vätska, t ex Ringer-acetat
- Syrgas på grimma eller mask, mål för saturation >94%
- Patient med misstänkt sepsis rapporteras/förvarnas till aktuell akutmottagning, RETTS/NEWS-poäng rapporteras
Övervakning av patient med misstänkt sepsis i ambulans
- Basal (ABCD, vitalparametrar/-status)
- EKG kontinuerligt
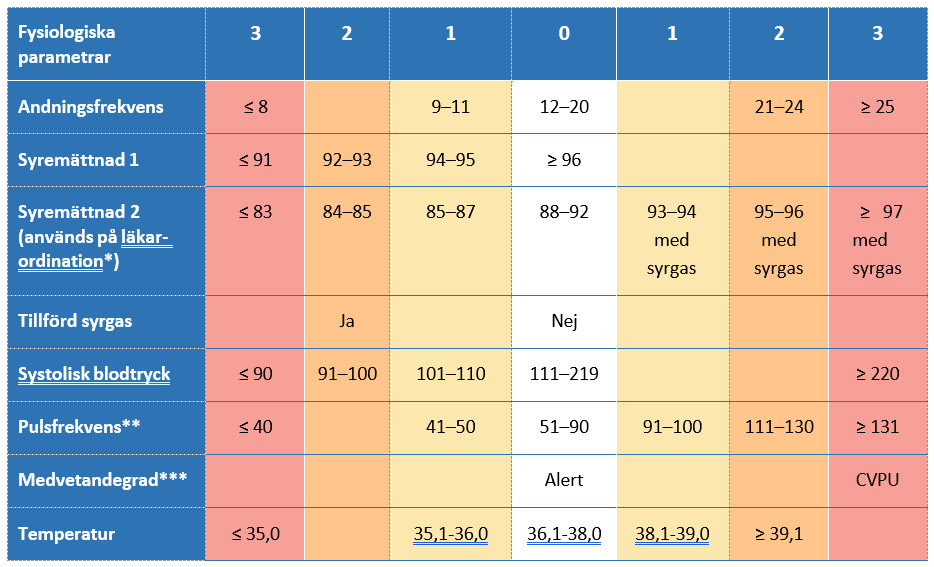
*Syremättnad 2 används endast efter läkarordination vid låg babituell syremättnad t ex KOL
**Om hjärtfrekvens mäts skall detta användas istället för pulsfrekvens i denna parameter
***Medvetandegrad A=alert. C=confusion (nytillkommen eller förvärrad förvirring). V=voice (reagerar med ögonöppning, tal eller rörelse vid tilltal/kraftiga tillrop). P=pain (reagerar vid smärtstimulering). U=unresponsive (reagerar ej vid tilltal/smärt-stimulering)
Original: Royal College of Physicians (RCP). Översättning: Martin Spångfors 2018. Publicerat enligt riktlinjer RCP.
Identifiering av misstänkt sepsis på sjukhus
Snabb identifiering och tidigt insatta riktade åtgärder har visat sig sänka mortaliteten vid sepsis [12]. Organiserade sepsislarm med tidig infektionsläkarbedömning har visat sig förbättra utfallet [16] och korta vårdtiderna [17] vid sepsis. För att möjliggöra optimal handläggning rekommenderar internationella riktlinjer [18] att sjukhus inför system för screening av misstänkt sepsis.
På alla akutmottagningar inom SLL används triagesystem, t ex RETTS (Tabell 5) för sortering och prioritering av patienter. På liknande sätt har övervakningssystemet NEWS (Tabell 6) blivit en integrerad del av slutenvården på samtliga akutsjukhus i länet. Dessa triage- och övervakningssystem syftar till tidig identifiering av patienter med ökad risk för försämring, behov av övervakning och vård på högre vårdnivå, baserat på cerebral, cirkulatorisk och respiratorisk funktion, samt temperatur. Systemen ger information om organdysfunktion i tre viktiga organsystem (CNS, respiratoriska systemet, kardiovaskulära systemet), men inte om organdysfunktion i de tre övriga organsystemen som ingår i diagnostiken av sepsis (lever, njurar, hematologiska systemet), se figur 2.
Identifiering på akutmottagning
Den regionala sepsisgruppen rekommenderar att länets akutmottagningar inför sepsislarm som, baserat på triagesystem och anamnes/klinisk bild, snabbt identifierar patienter med misstänkt sepsis, som tidigt kan bedömas av adekvata kompentenser, som infektionsläkare (om tillgänglig) och intensivvårdsläkare, för initiering av optimal diagnostik, behandling och övervakning.
Figur 3 illustrerar principen för sepsislarm. Många akutsjukhus i Sverige har infört sepsislarm baserade på triagesystemet RETTS [17], eftersom det är det mest använda triagesystemet i landet.
Den exakta utformningen av sepsislarmen, kriterier för aktivering av larm, vem som tillkallas och hur, bör anpassas utifrån det egna sjukhusets förutsättningar. På sjukhus som saknar infektionsläkare bör infektionsläkare på annat sjukhus kontaktas via telefon vid misstänkt sepsis.

Ett exempel på utformning av sepsislarm är sepsislarmet på Akutmottagning i Karolinska Universitetssjukhuset, uddinge, se kort beskrivning i bilaga 2.
Identifiering på vårdavdelning
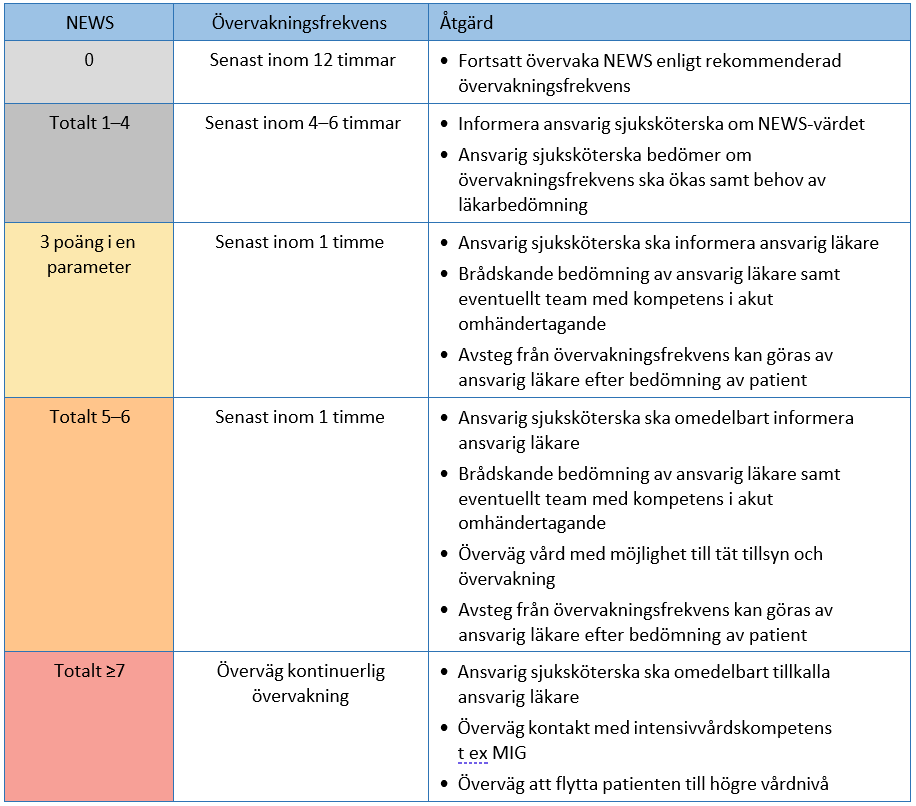
Alla patienter som vårdas inneliggande på länets sjukhus ska följas med övervaknings- systemet NEWS (Tabell 6) och dess åtgärdstrappa (Tabell 7). Om NEWS stiger till 5 poäng bör man:
- Hos patient med misstänkt/bekräftad infektion bedöma om patienten har
- Hos patient utan tidigare infektionsmisstanke bedöma om patienten har en infektion och i så fall om sepsis föreligger. NEWS 5 innebär att läkare omedelbart ska tillkallas för bedömning av patienten (Tabell 7), se figur 4.

Original: Royal College of Physicians (RCP). Översättning: Martin Spångfors 2018. Publicerat enligt riktlinjer RCP.
Identifiering av septisk chock
En patient med sepsis som har laktat >2,0 mmol/L och som trots vätsketillförsel behöver få vasopressorbehandling för att uppnå ett medelartärtryck på 65 mmHg, har septisk chock.
Handläggning av misstänkt sepsis på akutmottagning och vårdavdelning
Initiala åtgärder
Åtgärdspaket med specifika kombinerade åtgärder (”bundles” i engelskspråkig litteratur) har visat sig förbättra utfallet vid sepsis [12, 19, 20]. När sepsismisstanke har väckts på akut- mottagning eller vårdavdelning bör man dels värdera sannolikheten för att patienten har en infektion (och därmed sepsis), dels värdera allvarlighetsgraden av patientens sjukdoms- tillstånd. Infektionsläkare bör rutinmässigt involveras i denna bedömning, direkt eller via telefonkontakt. Vid sannolik sepsis eller vid chock/snabb försämring där sepsis kan föreligga, ska åtgärder sättas in skyndsamt, se Tabell 8.
När sannolikheten för infektion är låg hos patient utan chock/snabb försämring är det rimligt att genom undersökningar (t ex kemlabprover, radiologisk undersökning) och eventuell observation försöka identifiera orsaken till patientens tillstånd, före insättning av antibiotika.

- ”Bundles” i engelskspråkig litteratur.
- Försiktighet vid lungsvikt, hjärtsvikt, njursvikt och CNS-infektion
Mikrobiologiska analyser
För att möjliggöra optimal antibiotikabehandling vid sepsis rekommenderas bred mikrobiologisk diagnostik, inklusive följande analyser:
- Blododling (aerob flaska + anaerob flaska) x 2, alltid före antibiotika
- Obs: blodvolymen ska vara> 8 mL per blododlingsflaska
- Om patienten har central venös infart bör den ena blododlingen tas därifrån, den andra från perifer infart
- Urinodling (och urinsticka), i möjligaste mån före antibiotika
- Odlingar på sekret från eller nära misstänkt infektionsfokus (t ex likvor, sputum, ledvätska) i möjligaste mån före antibiotika
- Överväg
- Riktad virusdiagnostik, såsom PCR för virus på luftvägssekret, feces och likvor
- Snabbtest för bakteriella antigen (pneumokocker, legionella, Grupp A streptokocker).
Antibiotikabehandling
Tidig korrekt antibiotikabehandling till en patient med sepsis kan vara livsavgörande. Tabell 9 visar föreslagen empirisk antibiotikabehandling vid misstänkt sepsis, modifierat utifrån Stramas rekommendationer [21]. För att optimera den initiala behandlingen bör antibiotikadoserna vara höga och man bör ge en extra dos av β-laktamantibiotika efter halva dosintervallet mellan första och andra dosen.
Vid val av antibiotika ska tidigare odlingsfynd av resistent eller svårbehandlad mikroorganism beaktas. Om patienten nyligen behandlats med antibiotika bör samma preparat eller preparat ur samma grupp undvikas. Alla preparat ges initialt iv vid misstänkt sepsis.
Vårdrelaterad sepsis (sepsis som debuterat under eller nyligen efter sjukhusvistelse) kan vara orsakad av ett större spektrum av mikroorganismer än samhällsförvärvad sepsis, eftersom sjukhusvårdade patienter oftare har nedsatt immunförsvar, katetrar, skadad hudbarriär, föregående antibiotikabehandling, med mera. Detta gör infektionsläkarnas roll särskilt viktig i valet av antibiotika vid vårdrelaterad sepsis. Den regionala sepsisgruppen rekommenderar dock att infektionsläkare involveras rutinmässigt i antibiotikaval vid alla typer av sepsis.
Antibiotikaval bör dagligen omvärderas utifrån behandlingssvar och resultat av mikro- biologiska analyser, med riktad antibiotikabehandling mot patientens specifika infektion och mikroorganismer som mål. En förutsättning för sådan riktad antibiotikabehandling är att adekvat mikrobiologisk diagnostik utförts. Om infektion som orsak till patientens sjukdomstillstånd inte längre ter sig sannolik ska antibiotika sättas ut.
Tabell 9. Förslag till primär empirisk antibiotikabehandling vid sepsis, modifierat utifrån Stramas rekommendationer [21]. OBS, ge alltid en extra dos av β-laktamantibiotika efter halva dosintervallet mellan första och andra dosen. Antibiotikaval vid sepsis bör frikostigt diskuteras med infektionsläkare.
Fokus/värdfaktor | Antibiotikaförslag |
Okänt fokus, urinvägar | Cefotaxim 2g x 3 eller Piperacillin/tazobactam 4g x 3-4 Vid septisk chock komplettera med aminoglykosida (t ex Gentamicin 5-7 mg/kg x 1) eller överväg att ge karbapenem (Imipenem 1g x 3-4 eller Meropenem 1g x 3-4) i monoterapi |
Lungor (samhälls- förvärvad infektion)b | CRB-65c 0-2d: Bensylpenicillin 3g x 3 CRB-65 3-4: antingen Cefotaxim 2g x 3 + Erytromycin 1g x 3 eller Bensylpenicillin 3g x 4 + kinolon (Levofloxacin 750 mg x 1 eller Moxifloxacin 400 mg x 1) Vid septisk chock överväg tillägg av aminoglykosida (t ex Gentamicin 5-7 mg/kg x 1) |
Buk | antingen Piperacillin/tazobactam 4g x 4 eller Vid septisk chock komplettera med aminoglykosida (t ex Gentamicin 5-7 mg/kg x 1) eller överväg att ge karbapenem (Imipenem 1g x 3-4 eller Meropenem 1g x 3-4) i monoterapi |
Leder/skelett | Cefotaxim 2g x 3 Vid septisk chock komplettera med aminoglykosid a (t ex Gentamicin 5-7 mg/kg x 1) |
Mjukdelar (misstänkt nekrotiserande)e | Meropenem 1g x 4 eller Imipenem 1g x 4 och tillägg av Klindamycin 600 mg x 3-4 Vid septisk chock överväg tillägg av aminoglykosid a (t ex Gentamicin 5-7 mg/kg x 1) |
Hjärnanf | antingen Cefotaxim 3g x 4 + Ampicillin 3g x 4 eller |
Neutropeni/annan svår immun-suppression | Meropenem 1g x 3-4 eller Imipenem 1g x 3-4 Vid septisk chock komplettera med aminoglykosid |
- Överväg att välja Amikacin 25-30 mg/kg x 1 som aminoglykosid vid misstanke om infektion med ESBL-bildande bakterie.
- Obs, för sjukhusförvärvad lunginflammation hänvisas till Läkemedelsverkets behandlingsrekommendationer för Sjukhusförvärvad pneumoni [22].
- CRB-65 står för konfusion (C), respiration (R), blodtryck (B) och ålder (65), se Svenska infektionsläkar-föreningens vårdprogram för pneumoni [23].
- Vid CRB-65 2 poäng rekommenderas Cefotaxim 1-2g x 3 vid insjuknande i anslutning till influensasjukdom, Piperacillin/tazobactam 4g x 4 vid allvarlig bakomliggande lungsjukdom.
- Vid misstanke om Grupp A streptokocker hos tryckinstabil patient: överväg IVIG (intravenös immunoglobulin).
- Ge också Betametason 0,12 mg/kg x 4 (max 8 mg/dos).
Infektionskontroll (Source control)
Kontroll av infektionsfokus är ofta avgörande för utfallet vid sepsis [24, 25]. Därför är det viktigt att med anamnes, status och vid behov radiologisk undersökning snarast möjligt identifiera infektionsfokus. Så snart infektionsfokus är identifierat bör intervention utföras utan fördröjning för att uppnå infektionskontroll. Detta bör normalt ske inom 6 timmar från presentation, men beror på patientens allmäntillstånd och typ av infektion.
Exempel på infektionsfokus där intervention behövs är:
- Avkapslad infektion eller abscess
- Infektion orsakad av obstruktion av naturlig passage för urin, tarminnehåll, galla eller annat sekret
- Infektion orsakad av perforation i gastrointestinalkanalen
- Endokardit med stor vegetation, embolisering, hjärtsvikt eller abscess
- Infektion som spridits under huden från kärlkateter
- Nekrotiserande mjukdelsinfektion.
Monitorering av misstänkt sepsis, behandlingsmål
På vårdavdelning bör patienternas organfunktion stödjas med syrgasbehandling och intravenös vätska. Patienternas fysiologiska funktioner bör följas med upprepad och tät monitorering av NEWS enligt åtgärdstrappa (Tabell 7), urinmätning och laktat, med följande behandlingsmål [19]:
Behandlingsmål inom 1 timme efter påbörjad behandling:
- Medelartärtryck ≥ 65 mmHg
- Systoliskt blodtryck> 90 mm Hg
- Saturation (med syrgas) 93–97% (vid normal habituell syremättnad).
Behandlingsmål inom 6 timmar efter påbörjad behandling
- Urinproduktion> 0,5 ml/kg/h (utan diuretika)
- Laktatnivå sjunkande.
Om målen då inte är uppfyllda ska omvärdering av patientens tillstånd göras och kontakt med IVA-läkare övervägas.
Indikation för intensivvårdskontakt
Genom åtgärdstrappa identifierar NEWS de patienter som kan vara i behov av intensiv- vårdskontakt (Tabell 7).
Kontakt med intensivvårdskompetens ska övervägas vid:
- NEWS minst 7 poäng, eller
- Laktat >1 mmol/L över referensintervallet, Base Excess < -5 mmol/L trots intravenös vätska (särskilt om laktat eller Base Excess är stigande respektive sjunkande trots behandling), eller
- Dåligt allmäntillstånd, svår annan samtidig sjukdom och allvarlig oro hos vårdpersonalen avseende hur patientens tillstånd utvecklas
Bedömning av intensivvårdsbehov görs av intensivvårdsläkare i samråd med ansvarig läkare vid den enhet där patienten vårdas. Helhetsbilden av den aktuella situationen och möjligheterna till behandling med ett positivt vårdresultat är avgörande för vilken vårdnivå patienten ska vårdas på och vilka vårdinsatser som ska genomföras. Kliniska faktorer av betydelse är bakomliggande sjukdom och dess prognos, fysiologisk reservkapacitet, aktuell organfunktion, samt eventuella beslut om begränsningar av livsuppehållande behandling.
Omvårdnadsaspekter på vårdavdelning vid misstänkt sepsis
I det patientnära arbetet ansvarar sjuksköterskan för kontinuerlig och noggrann kontroll av patientens hälsotillstånd, vilket är en förutsättning för upptäckt av tecken/varningssignaler om försämring av allmäntillståndet.
Följande åtgärder rekommenderas:
- Följ NEWS enligt åtgärdstrappa (Tabell 7)
- Följ vätskebalans genom mätning av tillförd vätska och urinmätning
- Inspektera hud x 1 per pass (x 3 per dygn) för att se nytillkomna hudförändringar
- Följ laktat enligt läkarordination
- Säkerställ tillräckligt kaloriintag genom t ex kosttillägg och näringsdrycker
- Ge patienten och närstående fortlöpande information om vad som händer och varför för att öka delaktighet och förståelse för vad som har hänt.
Diagnossättning
Medan den initiala handläggningen i första hand avser misstänkt sepsis är det viktigt för fortsatt uppföljning och värdering att en korrekt sepsisdiagnos sätts. Sepsis diagnostiseras genom att patienten har en infektion som orsakat en sammanlagd SOFA-ökning av minst
2 poäng [3], se figur 2. Bilaga 1 visar detaljerad poängsättning av SOFA-score. Notabelt är att sepsisdiagnos ofta missas att registreras hos sepsispatienter. I en skånsk studie noterade man att endast 15,6% av patienter som hade sepsis fick en ICD-10-kod för sepsis [7].
Socialstyrelsen har uppdaterat diagnoskriterierna för sepsis utifrån den nya sepsis- definitionen (Sepsis-3) [3]. ICD-10 koderna är R65.1 för Sepsis och R57.2 för septisk chock.
I Sverige gäller principen med organdiagnos inklusive agens (t ex pneumokockpneumoni) som primärdiagnos och sepsis eller septisk chock som tilläggsdiagnos [3].
Uppföljning
Kunskapen om långtidseffekterna av sepsis är bristfällig. På senare år har dock långtids- effekterna uppmärksammats alltmer [5], då både funktionell och kognitiv försämring har noterats efter svår sepsis [26]. Denna nya kunskap bör beaktas i planeringen och uppföljning av en patient som skrivs ut från sjukhus efter sepsis. I många fall bör återbesök hos infektionsläkare erbjudas.
Utvärdering av sepsisvården
För att kunna vidareutveckla sepsisvården behöver den fortlöpande och systematiskt utvärderas. En förutsättning för sådan utvärdering är att sepsispopulationen kan identifieras retrospektivt.
Följande sepsispopulationer kommer primärt att följas:
- Patientpopulationen som identifieras med sepsislarm
- Patientpopulationen utanför IVA som får vasopressorbehandling
- Patientpopulationen på Alla IVA-patienter med sepsis ska rapporteras till Svenska Intensivvårdsregistret och alla IVA-patienter med samhällsförvärvad sepsis ska rapporteras till Svenska infektionsläkarföreningens sepsisregister.
Indikatorer
Den regionala sepsisgruppen avser att följa sepsispopulationerna i ovanstående grupper avseende följande kvalitetsmått, i syfte att identifiera problemområden där riktade interventioner kan behövas:
- Mortalitet (30 dagar, 60 dagar och 90 dagar)
- Vårdtid
- Standardiserat åtgärdspaket (Tabell 8) uppfyllt inom 60 min
- Sepsisdiagnos registrerad enligt ICD-10.
Kliniska utvecklings/ forskningsprojekt om sepsis vid SLL
- Sepsisidentifiering i ambulans
- Prehospital triagering av sepsispatienter med behov av högspecialiserad vård till NKS
- Optimering av sepsislarm
- Automatisk uträkning av SOFA-score i TakeCare som stöd för att sätta diagnosen sepsis och för att retrospektivt kunna följa sepsispopulationen
- IT-stöd för detektion av sepsis.
Referenser
- Singer, M, Deutschman, CS, Seymour, CW, Shankar-Hari, M, Annane, D, Bauer, M, et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). 2016; 315(8):801-10.
- Cecconi, M, Evans, L, Levy, M, Rhodes, Sepsis and septic shock. Lancet. 2018; 392(10141):75- 87.
- Brink, M, Cronqvist, J, Fagerberg, A, Lindgren, P, Lipcsey, M, Okas, M, et Nu galler Sepsis-3 for definitioner och diagnostiska kriterier - De nya internationella begreppen ska anvandas i svensk sjukvard - bland annat ska "SIRS" och "svår sepsis" skrotas. Läkartidningen. 2018; 115.
- Vincent, JL, Mira, JP, Antonelli, Sepsis: older and newer concepts. Lancet Respir Med. 2016; 4(3):237-40.
- Reinhart, K, Daniels, R, Kissoon, N, Machado, FR, Schachter, RD, Finfer, Recognizing Sepsis as a Global Health Priority - A WHO Resolution. N Engl J Med. 2017; 377(5):414-7.
- Fleischmann, C, Scherag, A, Adhikari, NK, Hartog, CS, Tsaganos, T, Schlattmann, P, et al. Assessment of Global Incidence and Mortality of Hospital-treated Current Estimates and Limitations. Am J Respir Crit Care Med. 2016; 193(3):259-72.
- Mellhammar, L, Wullt, S, Lindberg, A, Lanbeck, P, Christensson, B, Linder, Sepsis Incidence: A Population-Based Study. Open Forum Infect Dis. 2016; 3(4):ofw207.
- Statistik om hjärtinfarkter 2016. Socialstyrelsen 2017.
- Wallgren, UM, Bohm, KEM, Kurland, Presentations of adult septic patients in the prehospital setting as recorded by emergency medical services: a mixed methods analysis. Scand J Trauma Resusc Emerg Med. 2017; 25(1):23.
- Edman-Waller, J, Ljungström, L, Jacobsson, G, Andersson, R, Werner, Systemic symptoms predict presence or development of severe sepsis and septic shock. Infect Dis (Lond.). 2016; 48(3):209-14.
- Kaukonen, KM, Bailey, M, Pilcher, D, Cooper, DJ, Bellomo, Systemic inflammatory response syndrome criteria in defining severe sepsis. N Engl J Med. 2015; 372(17):1629-38.
- Seymour, CW, Gesten, F, Prescott, HC, Friedrich, ME, Iwashyna, TJ, Phillips, GS, et Time to Treatment and Mortality during Mandated Emergency Care for Sepsis. N Engl J Med. 2017; 376(23):2235-44.
- Sepsis: recognition, diagnosis and early management. National Institute for Health and Care Excellence 2016. URL: https://www.nice.org.uk/guidance/ng51
 Länk till annan webbplats.
Länk till annan webbplats. - Tecken på allvarlig infektion hos vuxna. Strama 2018. URL: http://strama.se/tecken-pa-
 Länk till annan webbplats. allvarlig-infektion-hos-vuxna/
Länk till annan webbplats. allvarlig-infektion-hos-vuxna/ Länk till annan webbplats.
Länk till annan webbplats. - Ambulanssjukvården, Stockholms läns Medicinska behandlingsriktlinjer 2017. URL: https://www.s112.se/wp-content/uploads/2017/09/AB- 2017_medicinska_behandlingsriktlinjer.pdf
- Viale, P, Tedeschi, S, Scudeller, L, Attard, L, Badia, L, Bartoletti, M, et al. Infectious Diseases Team for the Early Management of Severe Sepsis and Septic Shock in the Emergency Clin Infect Dis. 2017; 65(8):1253-9.
- Rosenqvist, M, Fagerstrand, E, Lanbeck, P, Melander, O, Åkesson, Sepsis Alert - a triage model that reduces time to antibiotics and length of hospital stay. Infect Dis (Lond.). 2017; 49(7):507-13.
- Rhodes, A, Evans, LE, Alhazzani, W, Levy, MM, Antonelli, M, Ferrer, R, et al. Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock: Crit Care Med. 2017; 45(3):486-552.
- Andersson, M, Brink, M, Cronqvist, J, Furebring, M, Gille-Johnson, P, Ljungström, L, et Sepsis och septisk chock - tidig identifiering och initial handläggning. Svenska Infektionsläkarföreningen 2023. URL: http://infektion.net/vardprogram/svar-sepsisseptisk- chock/
 Länk till annan webbplats.
Länk till annan webbplats. - Levy, MM, Evans, LE, Rhodes, The Surviving Sepsis Campaign Bundle: 2018 Update. Crit Care Med. 2018; 46(6):997-1000.
- Strama Nationell (App). Behandlingsrekommendationer och beslutsstöd, Strama URL: http://strama.se/behandlingsrekommendationer/app-strama-nationell/
 Länk till annan webbplats.
Länk till annan webbplats. - Agvald Öhman C, Bergström SE, Berner J, Cavalli-Björkman N, Cherif H, Claesson K, et al. Sjukhusförvärvad pneumoni – Läkemedelsverket 2016:(27)1.
- Athlin, S, Lidman, C, Lundqvist, A, Naucler, P, Nilsson, AC, Spindler, C, et al. Management of community-acquired pneumonia in immunocompetent adults: updated Swedish guidelines Infect Dis (Lond.). 2018; 50(4):247-72.
- Vester-Andersen, M, Lundstrom, LH, Buck, DL, Moller, MH. Association between surgical delay and survival in high-risk emergency abdominal A population-based Danish cohort study. Scand J Gastroenterol. 2016; 51(1):121-8.
- Bloos, F, Thomas-Ruddel, D, Ruddel, H, Engel, C, Schwarzkopf, D, Marshall, JC, et Impact of compliance with infection management guidelines on outcome in patients with severe sepsis: a prospective observational multi-center study. Crit Care. 2014; 18(2):R42.
- Iwashyna, TJ, Ely, EW, Smith, DM, Langa, Long-term cognitive impairment and functional disability among survivors of severe sepsis. JAMA. 2010; 304(16):1787-94.
Om innehåll
Publicerad: 30 November 2018
Författare: Kristoffer Strålin, docent, överläkare, PO Infektionssjukdomar, Karolinska Universitetssjukhuset

