Flerbörd
Handläggning av flerbörd under graviditet och förlossning
Bakgrund
Flerbördsgraviditeter är högriskgraviditeter med ökad risk för maternella och fetala komplikationer. Risken för hypertoni, preeklampsi, anemi, graviditetsdiabetes och intrahepatisk cholestas är ökad, liksom risken för prematurbörd och postpartumblödning. Ca 50 procent av kvinnor gravida med tvillingar föder före 37 graviditetsveckor och 10 procent före 32 veckor. Trillingar föds i genomsnitt i graviditetsvecka 33-34 och 33 procent föds före graviditetsvecka 32. Flerbörd innebär en ökad fysiologisk belastning jämfört med enkelbörd, vilket kan ha betydelse för kvinnor med vissa interkurrenta sjukdomar som exempelvis hjärtsjukdom. Vad gäller fostren beror risken för komplikationer framför allt på chorioniciteten. Tillväxthämning/SGA är vanligare vid alla typer av chorionicitet och förekommer i 30-40 procent. Monochoriona tvillingar kan drabbas av speciella komplikationer som beror på kärlanastomoser i den gemensamma placentan varav tvillingtransfusionssyndrom (TTTS) och selektiv tillväxthämning (sIUGR) är de viktigaste. Kongenitala missbildningar är vanligare vid monochorion graviditet. Det är viktigt med information till kvinnan om ökade risker vid tvilling- och trillinggraviditet och förlossning.
Chorionicitet
Bestämning av chorionicitet görs med fördel i samband med KUB eller annat ultraljud i första trimestern, då chorionicitet säkrast kan bedömas i första eller tidigt i andra trimestern. Det gäller både tvillingar och trillingar, då även komplikationsrisken vid trillinggraviditet beror på chorioniciteten. När flerbördsgraviditet upptäcks bör man remittera patienten till en specialistultraljudsmottagning för att bedöma/bekräfta chorionicitet. Undersökningen ska bilddokumenteras.
- Dichoriotisk diamniotisk (DCDA) tvillinggraviditet: den vanligaste formen (ca 70 %). Antingen dizygot (80 %) eller monozygot (20 %). Fostren har separata placentor och separata hinnsäckar, tydlig skiljevägg.
- Monochoriotisk diamniotisk (MCDA) tvillinggraviditet: (ca 30 % av alla duplex) är alltid monozygot. Fostren har en gemensam placenta, men separata amnionsäckar, tunn skiljevägg. Ökad risk för TTTS (10-15 %), sIUGR (10-15 %), samt tvillinganemi polycytemi sekvens (TAPS, 3-5 %). MCDA har 3-4 ggr ökad risk för kongenitala missbildningar.
- Monochoriotisk monoamniotisk (MCMA) tvillinggraviditet: endast en gemensam amnionsäck samt gemensam placenta. Ovanlig form (1 % av alla tvillingar) med hög risk för missfall (25-30 %) och IUFD (5-15 %) samt för kongenitala missbildningar (15 %). Har liksom MCDA tvillingar ökad risk för TTTS, vilket kan vara svårt att upptäcka då fostren ligger i samma hinnsäck.
Trillinggraviditet
- Trichoriotisk triamniotisk (TCTA): Samtliga foster har varsin placenta och varsin hinnsäck, tydliga skiljeväggar.
- Dichoriotisk triamniotisk (DCTA): Trillingar med en monochorion tvillingkomponent och en trilling med egen placenta och egen amnionsäck. Samma komplikationsrisker som för MCDA tvillingar och 45 procent föds före graviditetsvecka 32.
- Monochoriotisk triamniotisk (MCTA): Mycket ovanlig variant av trillinggraviditet, där samtliga trillingar delar gemensam placenta, men har varsin amnionsäck. Mycket hög risk för perinatal mortalitet och morbiditet.
Handläggning under graviditet
- DCDA: Ultraljudsundersökning med tillväxt var 4:e vecka från v.24. Om avvikelse från normal tillväxt, remiss till specialistultraljudsmottagning, följ PM IUGR. Läkarbesök BMM v.28 för individuell riskbedömning och fortsatt graviditetsplanering. Förlossningsplanering på Spec-MVC v.32-34 om allt förlöper normalt. Remiss till Spec-MVC vid avvikelser från det normala. Förlossningen planeras v.38+0 - 38+6 om ej förlöst tidigare.
- MCDA: Mödravårdsbesök som för DCDA. Ultraljudskontroller (tillväxt, fostervattenmängd, urinblåsor, Dopplerundersökning av arteria umbilicalis samt MCA) varannan vecka från v.16 till partus. Ultraljuden ska göras på specialistultraljudsmottagning vid sjukhusen eller UltraGyn. Läkarbesök på specialistultraljudsmottagning i samband med diagnos MCDA för information om fetala risker, samt läkarbesök BMM v.28 för individuell maternell riskbedömning och fortsatt graviditetsplanering. Förlossningsplanering Spec-MVC i v.32-34. Därutöver läkarkontroller på Spec-MVC efter individuell riskbedömning. Förlossningen planeras v.37+0 - 37+6 om ej förlöst tidigare.
- MCMA: Vid upptäckt – remiss till fostermedicinsk enhet för bekräftelse av diagnos samt patientinformation. Läkar- och barnmorskekontroller vid Spec-MVC (ej BMM) från RUL. Ultraljudskontroller på fostermedicinsk enhet varannan vecka från upptäckt, veckovisa kontroller från v.28 och två gånger i veckan från v.30. Sectio v.33+0.
- Trillingar: Vid upptäckt – remiss till fostermedicinsk enhet för bekräftelse av diagnos, chorionicitet samt patientinformation av läkare. Läkar- och barnmorskekontroller vid Spec-MVC (ej BMM) från v.26. Barnmorskekontroller på BMM, som vid tvillingar, före v.26. Ultraljudskontroller på fostermedicinsk enhet varannan vecka från upptäckt till v.28 och veckovisa kontroller från v.28. Förlossning planeras senast v.35+0, om inte medicinsk indikation förelegat tidigare. Förlossning i första hand med sectio, men vaginal förlossning kan övervägas i okomplicerade fall hos omföderskor. Alla kvinnor gravida med trillingar bör i första trimestern erhålla objektiv information om medicinska för- och nackdelar med fosterreduktion, enligt patientinformation framtagen av Ultra-ARG. Denna information bör ges på fostermedicinsk enhet.
Fosterdöd vid flerbörd
Risken för fosterdöd vid flerbördsgraviditet är betydligt högre än vid enkelbörd. Vid dichorion graviditet med fosterdöd av ett foster (sIUFD) är risken för det överlevande foster gällande mortalitet och morbiditet endast lätt ökad. Vid monochorion graviditet är risken för fosterdöd eller neurologisk skada av det andra fostret totalt ca 50 procent, beroende på orsak och graviditetslängd vid sIUFD. Vid sIUFD bör patienten remitteras till fostermedicinsk enhet för snar bedömning. Det finns ingen fördel med prematur förlossning, då eventuell skada för det överlevande fostret redan är skedd. Då prematurfödsel ökar risken för neurologisk morbiditet hos det överlevande barnet bör förlossning planeras i fullgången tid, om inga andra obstetriska indikationer för tidigare förlossning föreligger.
Tidpunkt och sätt för förlossning
Risken för perinatal mortalitet och allvarlig neonatal morbiditet är lägst vid förlossning v.38 för DCDA, v.37 för MCDA och v.33 för MCMA. Tillförlitlig prenatal övervakning med CTG samt ultraljud är svårare vid fullgången tvillinggraviditet jämfört med enkelbörd och risken för fosterdöd är ökad jämfört med enkelbörd. Förlossning planeras v.38+0 – 38+6 vid DCDA graviditet och v.37+0 – 37+6 vid MCDA graviditet.
Tvillingar har ökad risk för perinatal morbiditet och mortalitet i samband med förlossningen. Detta gäller främst tvilling 2, oberoende av förlossningssätt.
- Graviditetslängd v.22+0 – 23+6: Ej sectio före v.23+0 och återhållsam inställning före v.24+0. Ska förlösas på Karolinska universitetssjukhuset om transportabel. I övrigt v.g. se PM om extrem prematuritet.
- V.24+0 - 31+6: Konklusiv evidens saknas. Individuell bedömning får göras utifrån den kliniska situationen. Graviditetslängd ska tas i beräkning. Vissa centra rekommenderar sectio medan andra rekommenderar vaginal förlossning om ledande tvilling i huvudbjudning och fostren är normalstora.
- Graviditetslängd > v.32+0: Studier har inte visat någon tydlig fördel med planerad kejsarsnittsförlossning. Vaginal förlossning rekommenderas därför om den ledande tvillingen ligger i huvudbjudning och ingen allvarlig fetal komplikation föreligger, exempelvis signifikant tillväxthämning hos båda eller ena fostret med flödesförändringar i arteria umbilikalis. Läget på den efterföljande tvillingen har inte någon betydelse för val av förlossningssätt, då läget kan ändras under förlossningens gång. Vid sätesbjudning på tv1 är grundprincipen elektivt kejsarsnitt.
Det saknas evidens för tydlig rekommendation om förlossningssätt vid uttalad storleksdiskordans (ofta angivet som > 25 %), individuell bedömning måste göras. - Monochoriona tvillingar med kvarstående problem efter TTS eller i samband med TTS ska förlösas på Karolinska Solna eller Huddinge. Vad gäller övrig handläggning av monochoriona tvillingar med TTS, se separat PM med nationella rekommendationer.
Handläggning under förlossnin
- Patienten informeras om att ett vårdteam om fyra till fem personer kommer att vara på rummet vid förlossningen (2 barnmorskor varav minst en erfaren, 1 undersköterska, 1-2 läkare). Ansvarig för och närvarande vid förlossningen ska vara specialistläkare. Ansvarig specialistläkare samråder med barnmorska i förväg om vem som ska förlösa och planerar ansvarsfördelningen. Varje vaginal duplexförlossning ska ses om en möjlighet till kompetensutveckling.
- Barnmorska meddelar förlossningsläkare när patienten inkommit till förlossningen. Barnläkare informeras. Förlossningsläkare och barnmorska informerar sig om patienten och bedömer tvillingarnas läge.
- Kvinnan ska ha venös infart, BAS-test ska tas och skickas.
- CTG-övervakning ska ske av båda barnen samtidigt, överväg skalpelektrod på ledande tvillingen.
- Öppningsskedet: Vid fullgången graviditet, normalstora barn och spontana värkar kan intermittent övervakning tillämpas, annars kontinuerligt CTG.
- Utdrivningsskedet: Kontinuerligt CTG. Registrera frikostigt mammas puls under utdrivningsskedet och alltid under krystfasen och efter födseln av ledande tvillingen, för att kunna säkerställa vad som är fosterpuls och mammapuls.
- Utrustning på förlossningsrummet:
- Ultraljudsapparat
- Färdigblandat oxytocindropp
- Bricanyl 0,25 mg för iv administration
- Färdigblandat Nitroglycerin (för kortvarig uterusrelaxation ex vid extraktion på fot, cervixspasm), se separat PM
- Sugklocka med både 40 och 50 mm kopp utanför förlossningsrummet
- Ultraljudsapparat
- Vid DCDA tvillinggraviditet kan sen avnavling tillämpas. Vid MCDA tvillinggraviditet rekommenderas avnavling senast vid 1 minut p.g.a. teoretisk risk för intrapartal transfusion, enligt nationella avnavlingsrekommendationer från 2022. Den första tvillingen kan efter avnavling med fördel läggas på moderns bröst.
- Efter framfödandet av den första tvillingen kontrolleras fosterläge och hjärtaktivitet på den efterföljande tvillingen med ultraljud av läkare. CTG kopplas och mammans puls ska registreras. Vid svårigheter att registrera den efterföljande tvillingen ska täta/kontinuerliga kontroller av hjärtfrekvensen med ultraljud göras och dokumenteras, fram tills CTG-registreringen fungerar.
- Vid behov styrs den efterföljande tvillingen till längsläge.
- Oxytocininfusion behöver inte avbrytas efter framfödande av den ledande tvillingen förutsatt att den efterföljande är under kontroll i längsläge och fosterljuden är normala. Om tveksamheter ska oxytocindroppet stängas av och sättas på igen när fosterljuden är under kontroll.
- Om den efterföljande tvillingen står högt i/ovan bäckeningången finns indikation för att stimulera med oxytocin på hela hinnor tills föregående fosterdel är väl inställd i bäckeningången. Droppet kan höjas snabbt och vid behov till högre doser än brukligt om inte värkarna kommer igång. Mamman kan även uppmanas att krysta i denna situation.
- Vid tvärläge på den efterföljande tvillingen görs i första hand yttre vändning av läkare, om möjligt utan tokolys (liten risk för lungödem och för att minska lång värkpaus). Målsättningen är att uppnå ett längsläge, huvud- eller sätesbjudning. Intakta hinnor och EDA/spinalanestesi underlättar yttre vändning.
- Om yttre vändning inte lyckas, bör erfaren obstetriker överväga inre vändning med extraktion på fot, se bifogade bilder. Det bör göras så snabbt som möjligt innan cervix drar ihop sig. Extraktion på fot utförs på avslappnad uterus, oxytocindropp ska vara avstängt och underlättas av hela hinnor. Man kan eventuellt överväga att göra det på op-sal med förberedelse för sectio (ex top-up av EDA/spinalbedövning).
- Amniotomi utförs när föregående fosterdel är väl inställd; vid huvudbjudning kan det göras när huvudet fyller ut i bäckeningången medan sätet bör ha nått spinalplanet.
- Vid tecken på fosterasfyxi eller långdraget förlopp bör hög sugklocka (lila klockan) tillgripas om fostret ligger i huvudbjudning, medan extraktion på fot eller sectio utförs om tvärläge/säte.
- Det finns ingen absolut tidsgräns inom vilken den efterföljande tvillingen ska vara framfödd, förutsatt bra fosterljud, men aktivt förhållningssätt rekommenderas. Överväg intervention om tv 2 inte är född efter 30–60 min. Risken för intrapartal acidos på den efterföljande tvillingen tilltar ju längre tid som går. Specialistläkare ansvarar för den sammantagna bedömningen av när intervention ska göras.
- Observera ökad risk för atoni med stor blödning vid flerbörd, aktivt förhållningssätt i efterbördsskedet rekommenderas. Extra dos Syntocinon eller förstärkt Syntocinondropp under 2-3 timmar kan övervägas.
Bilaga: Inre vändning och extraktion på fot på tvilling 2
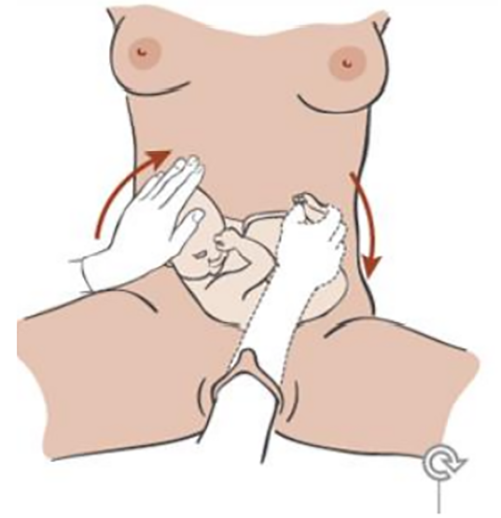
- Avslappnad uterus (Nitro, EDA)
- Överkropp i planläge, benstöd
- Smärtlindring: lustgas, EDA (ev på op-sal)
- Barnläkare på rummet
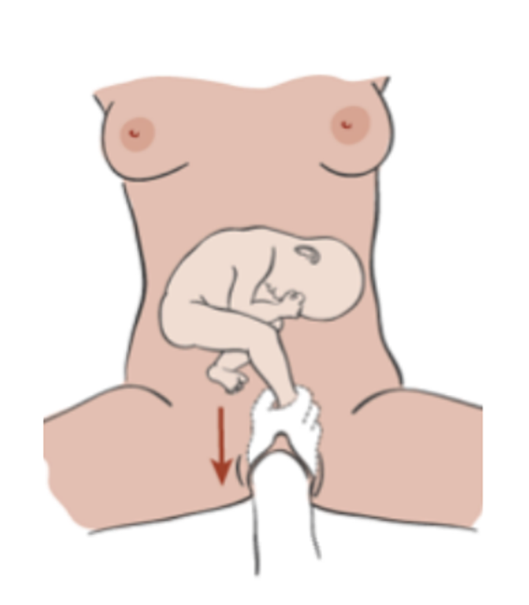
- Påbörja extraktionen med hela hinnor
- Använd höger hand om barnet är vänstervänt, vänster om fostret ligger högervänt
- Greppa fostrets främre fot för att underlätta rotation till framstupa
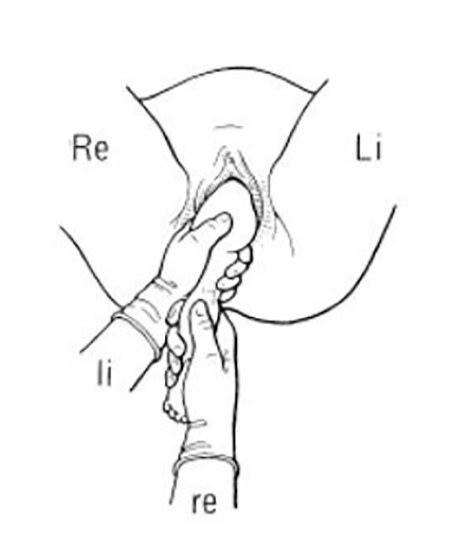
- Håll över barnets vad och övre lår/höft
- Dra rakt nedåt
- Därefter lösning som vid sätesförlossning
Patientinformation
Ladda ner en länk till patientinformationen genom att skanna qr-koden nedan. Använd mobiltelefonens kamera eller qr-läsare.
Referenser
- Norwitz ER, Medusa V, Park JS Maternal physiology and complications of multiple pregnancy Seminar Perinatol 2005;29:338-348
- ISUOG Practice Guidelines: role of ultrasound in twin pregnancy. Ultrasound Obstet Gynecol 2016; 47: 247–263.
- Visintin C, Mugglestone MA, James D, Kilby MD; Guideline Development Group. Antenatal care for twin and triplet pregnancies: summary of NICE guidance BMJ. 2011 Sep 28;343:d5714
- Barrett JFR, Hannah ME, Hutton EK et al A randomized trial of planned cesarian or vaginal delivery for twin pregnancy: N Engl J Med. 2013 Oct 3;369(14):1295-305
- Rossi A, Mullin P, Chmait R. Neonatal outcomes of twins according to birth order, presentation and mode of delivery: a systematic review and meta-analysis. BJOG 2011;118:523–532
- Barrett JFR Twin delivery: Method, timing and conduct Best Pract Res Clin Obstet Gynecol 2014;28:327-338
- Dagenais C, Lewis-Mikhael AM, Grabovac M, Mukerji A, McDonald SD, What is the safest mode of delivery for extremely preterm cephalic/non-cephalic twin pairs? A systematic review and meta-analyses, BMC Pregnancy Childbirth. 2017 Nov 29;17(1):397. doi: 10.1186/s12884-017-1554-7.
- Monson M, Silver RM Multifetal Gestation: Mode of Delivery. Clin Obstet Gynecol. 2015 Sep;58(3):690-702.
- Lopriore E, Holtkamp N, Sueters M, et al. Acute peripartum twin–twin transfusion syndrome:Incidence, risk factors, placental characteristics and neonatal outcome. J.Obstet. Gynaecol. Res. Vol. 40, No. 1: 18–24, January 2014.
- Verbeek L, Zhao DP, Middeldor JM et al. Haemoglobin discordances in twins: due to differences in timing of cord clamping? Arch Dis Child Fetal Neonatal Ed 2017;102:F324–F328.
- Twin and Triplet Pregnancy, National Guideline Alliance (UK). London: National Institute for Health and Care Excellence (UK); 2019 Sep.
Om innehållet
Uppdaterad: Maj 2024
Godkänd av: Eva Östlund, specialsakkunnig läkare inom obstetrik

