Antitrombotisk behandling vid AKS
Inledning
Antitrombotisk behandling ordineras efter individuellt ställningstagande utifrån kardiovaskulär risk, blödningsrisk, ålder, övriga sjukdomar och övrig medicinering.
Försiktighet gäller generellt avseende all antitrombotisk behandling vid tillstånd med förhöjd blödningsrisk såsom:
- anemi
- trombocytopeni
- koagulationsrubbningar
- nylig genomgången blödning eller kirurgi
- ulcussjukdom
- betydande leversvikt samt
- nedsatt njurfunktion.
Detta innebär inte att behandling ska avstås (förutom vid undantagsfall av extremt hög blödningsrisk) men behandlingsstrategin kan justeras utifrån individuell risk-nytta-balans. Nedan följer en presentation av antitrombotiska läkemedel som kan vara aktuella vid AKS. Grovt delas de upp i trombocythämmare och antikoagulantia.
Trombocythämmare | Antikoagulantia |
|---|---|
ASA ADP (P2Y12)-receptorhämmare
GP IIb/IIIa-hämmare
| Heparin LMWH Sc faktor Xa-hämmare
Iv trombinhämmare
Warfarin Oral faktor Xa-hämmare
Orala trombinhämmare
|
ASA (Trombyl, Bamyl)
Hämmar trombocytaggregationen via inhibering av cyklooxygenas-1 (COX-1).
Indikation
Akut och kronisk kranskärlssjukdom. Cerebrovaskulär sjukdom. Perifer kärlsjukdom.
Kontraindikation
Överkänslighet, aktivt ulcus, trombocytopeni, levercirros.
Försiktighet
Tillstånd med förhöjd blödningsrisk listade i Inledning, extra viktigt att beakta ulcussjukdom.
Dosering
Startdos 300-500 mg (gärna löslig). Underhållsdos 75 mg x 1. Överväg protonpumpshämmare på riskpatient för magblödning.
Anmärkning
Vid äkta ASA-allergi ges istället clopidogrel men vid endast magsymtom/ulcusanamnes rekommenderas ASA + protonpumpshämmare (PPI) som underhållsbehandling. Kan oftast behållas vid kirurgiska ingrepp.
Clopidogrel (Plavix)
Hämmar P2Y12-receptorn som binder ADP på trombocyterna. Prodrug som metaboliseras i levern i två steg till sin aktiva form, mest betydelsefullt är enzymet CYP2C19. På grund av olika aktivitet av CYP2C19 varierar responsen på clopidogrel mellan olika individer.
Indikation
Akut och kronisk kranskärlssjukdom. Cerebrovaskulär sjukdom. Perifer kärlsjukdom.
Kontraindikation
Överkänslighet, aktiv blödning, uttalat nedsatt leverfunktion.
Försiktighet
Tillstånd med förhöjd blödningsrisk listade under rubrik Inledning ovan.
Dosering
Startdos 600 mg. Ges om möjligt i god tid före koronarangiografi/PCI (3-6 timmar). Underhållsdos 75 mg x 1.
Behandlingstid
Standard 12 månader vid AKS och 6 månader efter PCI vid kronisk kranskärlssjukdom, men kan individualiseras, se rubrik DAPT efter AKS eller PCI.
Anmärkning
Bör utsättas 5 dagar före CABG eller annan kirurgi. Mest studerad, och förstahandsval vid kombinationsbehandling med antikoagulantia.
Ticagrelor (Brilique)
Hämmar P2Y12-receptorn som binder ADP på trombocyterna. Ger snabbare, mer uttalad och förutsägbar trombocythämmande effekt (oberoende av leverenzymet CYP2C19) jämfört med clopidogrel.
Indikation
Akut kranskärlssjukdom oavsett behandlingsregim. Förlängd DAPT vid kronisk kranskärlssjukdom (12 månader efter AKS).
Kontraindikation
Överkänslighet. Tidigare intrakraniell blödning. Pågående ulcussjukdom eller annan allvarlig pågående blödning. Uttalat nedsatt leverfunktion. Samtidig behandling med starka CYP3A4-hämmare (t.ex. ketokonazol, flukonazol, klaritromycin, erytromycin, amprenavir och aprepitant).
Försiktighet
Tillstånd med förhöjd blödningsrisk listade i Inledning. Hög ålder (>85 år). Samtidig peroral antikoagulantiabehandling (OAK). Giktartrit eller urikemi. Samtidig behandling med måttliga CYP3A4-hämmare (t.ex. diltiazem, verapamil).
Dosering
Startdos 180 mg (kan tuggas/krossas för snabbare effekt). Underhållsdos 90 mg x 2 (tidigast 8 timmar efter bolusdos). Vid förlängd DAPT är dosen 60 mg x 2.
Behandlingstid
Standard 12 månader efter AKS, men kan individualiseras, se rubrik DAPT efter AKS eller PCI.
Anmärkning
Bör utsättas minst 3 dagar före subakut CABG och 5 dagar före elektiv kirurgi. Vid behov av andra operativa ingrepp (t.ex. pacemaker-implantation i samband med hjärtinfarkt) rekommenderas minst 2 dygns uppehåll med ticagrelor, alternativt skifte till clopidogrel.
Viss evidens vid kombinationsbehandling med antikoagulantia (men då utan tillägg av ASA).
Dyspné är en vanlig biverkan. Viktigt att beakta compliance och informera patienten om betydelsen av följsamhet till behandlingen (2-dos), särskilt i samband med utskrivning efter hjärtinfarkt och PCI.
Prasugrel (Efient)
Hämmar P2Y12-receptorn som binder ADP på trombocyterna. Prodrug som metaboliseras i levern i ett steg till sin aktiva form men är ej beroende av CYP2C19. Ger snabbare, mer uttalad och förutsägbar trombocythämmande effekt jämfört med clopidogrel.
Indikation
Akut kranskärlssjukdom, för patienter som genomgår PCI. Vid instabil kranskärlssjukdom ska prasugrel inte ges före diagnostisk koronarangio. Vid STEMI kan man förbehandla med prasugrel på samma sätt som med ticagrelor.
Kontraindikation
Överkänslighet. Tidigare intrakraniell blödning. Pågående ulcussjukdom eller annan allvarlig pågående blödning. Uttalat nedsatt leverfunktion. Tidigare TIA eller stroke.
Försiktighet
Tillstånd med förhöjd blödningsrisk finns listade under rubrik Inledning ovan. Vid ålder >75 år eller kroppsvikt <60 kg ska prasugrel endast ges efter individuell nytta/risk-värdering och underhållsdosen kan då reduceras till 5 mg x 1.
Dosering
Startdos 60 mg. Underhållsdos 10 mg x 1, alternativt 5 mg x 1, se ovan.
Behandlingstid
Standard 12 månader efter AKS, men kan individualiseras, se rubrik DAPT efter AKS eller PCI.
Anmärkning
Prasugrel bör utsättas 7 dagar före CABG eller annan kirurgi. Begränsad evidens vid kombinationsbehandling med antikoagulantia (OAK).
Cangrelor (Kengrexal)
Hämmar P2Y12-receptorn som binder ADP på trombocyterna.
Indikation
Vid PCI om ingen P2Y12-hämmare givits eller vid tillstånd där oral behandling ej är möjlig (hjärtstopp, kardiogen chock). Vid STEMI där oral behandling givits kort innan angio och/eller misstanke om fördröjd effekt finns, eller då omedelbar trombocythämmande effekt önskas.
Inför CABG eller annan kirurgi om man ej vill ha avbrott i P2Y12-behandling, ”bridge-to-CABG”.
Specialfall efter PCI vid mycket hög blödningsrisk eller vid tillstånd då oral behandling ej är möjlig.
Kontraindikation
Aktiv blödning eller förhöjd blödningsrisk på grund av försämrad hemostas och/eller irreversibla koagulationsrubbningar, eller till följd av nyligen genomgånget större kirurgiskt ingrepp/trauma eller okontrollerad svår hypertoni. Anamnes på stroke eller TIA.
Försiktighet
Tillstånd med förhöjd blödningsrisk finns listade under rubrik Inledning ovan.
Dosering och behandlingstid
Laddning med intravenös bolusdos på 30 µg/kg/min omedelbart följd av infusion på 4 µg/kg/min. Infusionen ska fortgå under hela PCI-ingeppet samt fortsatt efter enligt operatörens ordination. Oftast räcker en ampull per patient.
Det finns även en lägre underhållsdos; ”bridge-to-CABG-dos” 0,75 µg/ kg/min. Denna kan användas inför CABG eller annan kirurgi kort tid efter PCI om man ej vill göra uppehåll med P2Y12-hämmare. Infusionen startas då utan bolus 2–3 dagar efter senaste ticagrelor eller clopidogreldos och 3–4 dagar efter senaste prasugreldos, och kan fortgå till 1–2 timmar före operation. Vid mycket hög blödningsrisk eller när oral administrering ej är möjlig kan också den lägre ”bridge-to-CABG-dosen” användas.
Övergång till oral P2Y12-hämmare
Laddningsdos ticagrelor kan ges när som helst under pågående cangrelorinfusion och ges med fördel flera timmar innan infusionen avslutas. Prasugrel laddningsdos ska helst ges 30 minuter (max 1 timme) innan avslutad infusion. Clopidogrel laddningsdos ska helst ges samtidigt som infusionen avslutats (max 30 minuter innan infusionen avslutas). För att undvika en period med osäker trombocythämning vid övergång till clopidogrel kan man ladda med ticagrelor under pågående infusion och sedan byta till clopidogrel nästföljande dygn (vid t.ex. pågående OAK-behandling eller hög blödningsrisk).
Anmärkning
På grund av mycket kort halveringstid normaliseras trombocytfunktionen inom 60 minuter efter avslutad infusion.
Clopidogrel | Prasugrel | Ticagrelor | Cangrelor | |
|---|---|---|---|---|
Substans | Thienopyridin | Thienopyridin | Cyclopentyltriazolo pyrimidin | Cangrelor tetranatrium |
Bindning | Irreversibel | Irreversibel | Reversibel | Reversibel |
Pro-drug | Ja (två steg)* | Ja (ett steg) | Nej | Nej |
On-set | 4-8 timmar | 1-4 timmar | 1-4 timmar | 2 minuter |
Off-set | 5 dagar | 7 dagar | 3–5 dagar | 60 minuter |
Laddningsdos | 600 mg | 60 mg | 180 mg | 30 µg/kg/min |
Underhållsdos | 75 mg x 1 | 10 mg x 1 eller 5 mg x 1 | 90 mg x 2 | 4 µg/kg/min 0,75 µg/kg/min |
Njursvikt | Ej dosjustering | Ej dosjustering | Ej dosjustering | Ej dosjustering |
*CYP2C19-beroende. **Vid kroniskt koronart syndrom. | ||||
GP IIb/IIIa-hämmare (eptifibatide, tirofiban)
Mycket potenta trombocythämmande medel som verkar genom reversibel hämning av GP IIb/IIIa-receptorn och därmed motverkar trombocytaggregation. För spädning och dosering, läs mer under respektive preparat i läkemedelslistan.
Indikation
I samband med PCI vid NSTEMI eller STEMI (bailout). Vid instabilitet i väntan på subakut CABG. Bör kombineras med ett koagulationshämmande läkemedel, vid PCI tillsammans med lågdos heparin (50 E/kg) iv och vid behandling av instabil kranskärlssjukdom tillsammans med fondaparinux i ordinarie dos.
Kontraindikation
Aktiv eller nyligen (<4 v) genomgången inre blödning. Blödande ulcus senaste 3 månaderna. Lågt Hb av okänd anledning, positivt F-Hb. Tidigare intrakraniell blödning eller nyligen (<4 v) genomgången cerebral infarkt. Annan intrakraniell sjukdom. Större kirurgiskt ingrepp/trauma. Känd koagulationsrubbning inklusive warfarinbehandling med PK-INR >2 eller NOAK. Trombocytopeni (TPK <100). Uttalad njur- eller leversvikt.
Försiktighet
Alla tillstånd med hög blödningsrisk finns listade under rubrik Inledning. Traumatisk eller utdragen hjärt-lungräddning. Trombolysbehandling. Okontrollerad hypertoni (>190/110 mmHg). Hyperton retinopati. Vaskulit.
Anmärkning
Tirofiban/eptifibatide ska avslutas 4–5 timmar före CABG eller annan kirurgi. Kontroll av Hb, EVF och TPK inom 4–6 timmar efter behandlingsstart samt nästföljande dag, för att upptäcka eventuell trombocytopeni och/eller ockult blödning. Om TPK <90 ska behandlingen avbrytas och fortsatt kontroll av TPK ordineras (var 4–8:e timme tills stabil nivå). Vid klinisk blödning eller TPK <30 ska trombocyt-transfusion övervägas.
Läs mer i avsnitt Handläggning av blödningskomplikationer.
Fondaparinux (Arixtra)
Syntetisk faktor Xa-hämmare som verkar genom selektiv bindning till antitrombin. Utsöndras via njurarna med en halveringstid på 17–21 timmar.
Indikation
Icke-ST-höjnings AKS (instabil angina och NSTEMI) i väntan på koronarangiografi eller i väntan på CABG. Trombolysbehandlad STEMI (en dos ges i samband med trombolysen). Konservativt behandlad NSTEMI eller STEMI.
Kontraindikation
Pågående blödning eller svår koagulationsrubbning. Uttalat nedsatt njurfunktion, eGFR <20 ml/min. Akut bakteriell endokardit.
Försiktighet
Tillstånd med förhöjd blödningsrisk finns listade under rubrik Inledning ovan.
Dosering
Förfylld spruta 2,5 mg/0,5 ml sc ges en gång/dygn. Ingen dosjustering för ålder eller vikt. Den andra dosen kan tidigareläggas upp till 8 timmar så att den kan ges vid ett rimligt klockslag. Behandlingen ska pågå fram till koronarangiografi och avslutas normalt efter PCI, om inte särskilda skäl föreligger. Vid konservativ handläggning eller om CABG planeras kan behandlingen fortsätta under vårdtiden, som längst åtta dagar.
Anmärkning
Fondaparinux ges inte dygnet före subakut CABG och ska vara utsatt >24 timmar före operation. Ordineras till kl. 08.00 och ges inte på operationsdagens morgon.
Ofraktionerat heparin
Ges i samband med PCI vid AKS eller vid kronisk kranskärlssjukdom, i dosen 70–100 E/kg. Ordineras även prehospitalt vid STEMI, om transporttid >30 minuter. Bolusdos 5000 IE iv.
Warfarin (Waran)
Vitamin K-antagonist. Hämmar aktivering av K-vitaminberoende koagulationsfaktorer (II, VII, IX och X).
Indikation
Mekanisk hjärtklaffprotes. Tromboemboliprofylax vid förmaksflimmer (FF) och betydande mitralisstenos. Vid FF utan betydande mitralisstenos är NOAK förstahandsval men warfarin kan användas i andra hand. Vid VK-tromb finns mer erfarenhet av warfarin men NOAK används i allt större utsträckning, särskilt vid kombinationsbehandling med trombocythämmare på grund av lägre blödningsrisk. Vid DVT och lungemboli är NOAK förstahandsval om inte särskilda skäl finns att välja warfarin.
Kontraindikation
Överkänslighet. Graviditet under första trimestern och sista 4 veckorna. Uttalad leversvikt. Ökad blödningsrisk t.ex. koagulationsrubbningar, esofagusvaricer, malign hypertoni och bakteriell endokardit.
Försiktighet
Tillstånd med ökad blödningsrisk listade under rubrik Inledning ovan. Compliance samt läkemedelsinteraktioner bör beaktas. Vid terminal njursvikt finns risk för kalcifylaxi.
Vid AKS eller inför planerad PCI
Warfarinbehandlingen kan fortgå men sträva efter terapeutiskt INR. Avstå fondaparinux. Reversering av warfarin-effekten med läkemedel (Konakion) bör undvikas i frånvaro av blödning. Ladda med ASA och överväg också förbehandling med P2Y12-hämmare (clopidogrel) innan koronarangiografi. Trombolys under pågående warfarin-behandling bör undvikas.
Anmärkning
Vid kombinationsbehandling med trombocythämmare bör warfarin undvikas då risken för blödning ökar jämfört med NOAK. Om inte absolut indikation för warfarin finns (mekanisk klaffprotes eller FF och betydande mitralisstenos) bör man byta till NOAK, se rubrik Kombinationsbehandling efter PCI.
NOAK - non-vitamin K orala antikoagulantia
Indikation
Tromboemboliprofylax vid förmaksflimmer (ej vid betydande mitralisstenos eller mekanisk hjärtklaffprotes). DVT och/eller lungemboli. Venös trombosprofylax. Vid VK-tromb finns mer erfarenhet av warfarin men NOAK används i allt större utsträckning, och särskilt vid kombinationsbehandling med trombocythämmare på grund av lägre blödningsrisk. Vaskulär protektion (enbart lågdos rivaroxaban).
Vid AKS eller inför planerad PCI
Vid AKS kan behandlingen med NOAK fortgå och fondaparinux avstås. Ladda med ASA och överväg också förbehandling med P2Y12-hämmare (clopidogrel) innan koronarangiografi. Trombolys under pågående NOAK-behandling är ej studerat och bör undvikas. Vid elektiv angio/PCI kan man överväga att pausa NOAK.
Anmärkning
För mer detaljer om respektive läkemedelspreparat, se läkemedelslistan. Indikation och dosering av NOAK är beroende av flera faktorer (ålder, blödningsrisk) men främst njurfunktion, varför eGFR alltid ska beräknas och följas. Vid kombinationsbehandling med trombocythämmare bör NOAK väljas i första hand på grund av lägre blödningsrisk jämfört med warfarin, se rubrik Kombinationsbehandling efter PCI.
Dabigatran (Pradaxa)
Trombinhämmare.
Dosering
150 mg x 2. Dosjusteras till 110 mg x 2 vid ålder >80 år eller samtidig behandling med verapamil, och ska övervägas vid ålder 75–80 år, måttlig njursvikt (eGFR 30–50 ml/min), vid gastrit/esofagit/reflux samt vid annan ökad blödningsrisk.
Anmärkning
Elimineras till stor del via njurarna och är kontraindicerat vid eGFR <30 ml/min. Det finns en antidot, idarucizumab (Praxbind) som är effektiv och specifik såtillvida att den bara binder och reverserar dabigatran men ej påverkar övriga koagulationsfaktorer.
Apixaban (Eliquis)
Faktor Xa-hämmare.
Dosering
5 mg x 2. Dosjusteras till 2,5 mg x 2 vid uttalad njursvikt (eGFR 15–30 ml/min) eller vid 2 av följande 3 kriterier: ålder >80 år, vikt <60 kg och kreatinin >133 µmol/L, samt vid eventuell läkemedelsinteraktion.
Anmärkning
Apixaban ges ned till eGFR 15 ml/min, men det finns även viss klinisk erfarenhet för patienter med terminal njursvikt.
Rivaroxaban (Xarelto)
Faktor Xa-hämmare.
Dosering
20 mg x 1. Dosjusteras till 15 mg x 1 vid måttlig till uttalad njursvikt (eGFR 15–50 ml/min), ökad blödningsrisk samt vid eventuell läkemedelsinteraktion.
Anmärkning
Rivaroxaban kan ges ned till eGFR 15 ml/min.
Edoxaban (Lixiana)
Faktor Xa-hämmare.
Dosering
60 mg x 1. Dosjusteras till 30 mg x 1 vid måttlig till uttalad njursvikt (eGFR 15–50 ml/min), ökad blödningsrisk, vikt <60 kg samt vid eventuell läkemedelsinteraktion.
Anmärkning
Edoxaban kan ges ned till eGFR 15 ml/min.
Dubbel trombocythämning (DAPT) efter AKS eller PCI
Individualiserad behandlingsstrategi baserad på blödningsrisk kontra ischemisk risk.
Standard efter AKS: 12 månaders behandling med ASA + potent P2Y12-hämmare. Med potent avses ticagrelor som är indicerat för alla med AKS samt prasugrel som är indicerat endast för patienter med AKS som genomgår PCI.
Standard efter PCI på grund av kronisk kranskärlssjukdom: 6 månaders behandling med ASA + clopidogrel.
Alternativa strategier vid förhöjd blödningsrisk
- Förkortad DAPT: (1–)3–6 månader vid AKS respektive (1–)3 månader vid kronisk kranskärlssjukdom, följt av monoterapi med ASA.
- De-eskalering (vid AKS): Byte från ticagrelor eller prasugrel till clopidogrel antingen direkt eller efter 1(–3) månader.
- Monoterapi med P2Y12-hämmare: Seponering av ASA efter (1–)3 månader följt av monoterapi med potent P2Y12-hämmare. Bäst evidens finns för 3 månaders DAPT följt av monoterapi med ticagrelor. Fördel med denna strategi jämfört med förkortad vanlig DAPT är att monoterapi med ticagrelor (jämfört med ASA) signifikant minskar blödningar utan uppenbar ökning av ischemiska händelser.
Alternativ vid förhöjd ischemisk risk utan hög blödningsrisk
Följande alternativ är tillgängliga ett år efter AKS (alt. 1 eller 2) eller vid kronisk kranskärlssjukdom, efter den initiala DAPT perioden (enbart alt. 2):
- Förlängd DAPT med lågdos ticagrelor 60 mg x 2 plus ASA 75 mg x 1. Enbart aktuell för patienter efter hjärtinfarkt.
- Tilläggsbehandling med lågdos rivaroxaban 2,5 mg x 2 plus ASA 75 mg x 1. Mest lämpligt vid utbredd polyvaskulär sjukdom utan dominerande risk för hjärtinfarkt.
För detaljer och indikationer, se avsnitt Antitrombotisk tilläggsbehandling för patienter med stabiliserad kranskärlssjukdom och högriskkriterier.
Kombinationsbehandling efter PCI för patienter med icke-valvulärt förmaksflimmer
Bakgrund
Patienter med förmaksflimmer som genomgår PCI på grund av AKS eller kronisk kranskärlssjukdom har indikation för både dubbel trombocythämning (DAPT) och antikoagulantia (OAK). Flera randomiserade studier har visat att dubbelbehandling med P2Y12-hämmare + OAK minskar blödningsrisken signifikant utan uppenbar ökning av ischemiska händelser jämfört med trippelbehandling med DAPT och OAK. Apixaban i direkt jämförelse med Waran, vid kombinationsbehandling, har visat sig fördelaktig avseende blödningar. Majoriteten av patienterna i kombinationsstudierna behandlades med clopidogrel och endast en liten andel med ticagrelor.
Rekommendation
Individuell bedömning av ischemisk risk (koronarischemisk och tromboembolisk) samt blödningsrisk bör styra valet av strategi, preparat och duration, se även förenklat flödesschema nedan.
- Strategi: Alla patienter bör trippelbehandlas i samband med PCI och under vårdtiden. Dubbelbehandling med P2Y12-hämmare + NOAK från utskrivning, då ASA seponeras.
- P2Y12-hämmare: Clopidogrel i första hand med ticagrelor som alternativ vid hög koronarischemisk risk och acceptabel blödningsrisk, se kriterier nedan.
- OAK: NOAK bör väljas framför warfarin, och bör doseras i fulldos om inte kriterier för dosreduktion föreligger (förutom rivaroxaban och dabigatran där den lägre dosen kan övervägas).
- Duration: Duration av dubbelbehandling varieras beroende på indikation samt ischemisk vs blödningsrisk. Standard vid AKS är 12 månader och vid kronisk kranskärlssjukdom 6 månader. Därefter enbart OAK.
- Individuell hög risk: Vid hög ischemisk risk och acceptabel blödningsrisk kan ticagrelor ersätta clopidogrel (åtminstone första månaden) alternativt trippelbehandling (ASA + clopidogrel) under 1 månad övervägas (se förenklat flödesschema nedan). Vid hög blödningsrisk kan durationen av clopidogrel förkortas till (1–)3–6 månader.
- Generella råd: NSAID:s samt steroider bör undvikas. Magsårsprofylax med protonpumpshämmare rekommenderas. Hypertoni bör vara välbehandlad. Alla patienter bör även följas med blodstatus och njurstatus.
Specialfall av kombinationsbehandling
- Vid mekanisk klaffprotes eller förmaksflimmer med betydande mitralstenos, är enbart warfarin aktuellt som OAK.
- Vid VK-tromb finns mer erfarenhet av warfarin, men NOAK används i allt större utsträckning, och särskilt vid kombinationsbehandling med trombocythämmare på grund av lägre blödningsrisk.
- Vid akut lungemboli/DVT kan man ibland avstå eller förkorta tiden med dubbeldos NOAK och ibland kan heparininfusion vara aktuellt.
Vid behov kontakt med intern hemostas- eller koagulationskonsult dagtid.
Jourtid kontaktas koagulationsjour, NKS Solna, telefon: 08-517 726 26.
Riskskattning
För skattning av tromboembolisk risk är CHA2DS2-VASc etablerat och vid 1 poäng hos män eller 2 poäng hos kvinnor, kan man överväga att avstå OAK till förmån för DAPT med ticagrelor eller prasugrel under en månad, för att sedan övergå till clopidogrel och OAK. Nedan listas kända faktorer för koronarischemisk risk och blödningsrisk, som i en sammanvägd bedömning kan påverka valet av strategi. En enskild faktor i sig behöver inte föranleda alternativen ticagrelor eller trippelbehandling.
Hög koronarischemisk risk | Både hög koronarischemisk- och hög blödningsrisk | Hög blödningsrisk |
|---|---|---|
Stentrelaterade
Patientrelaterade
|
|
|
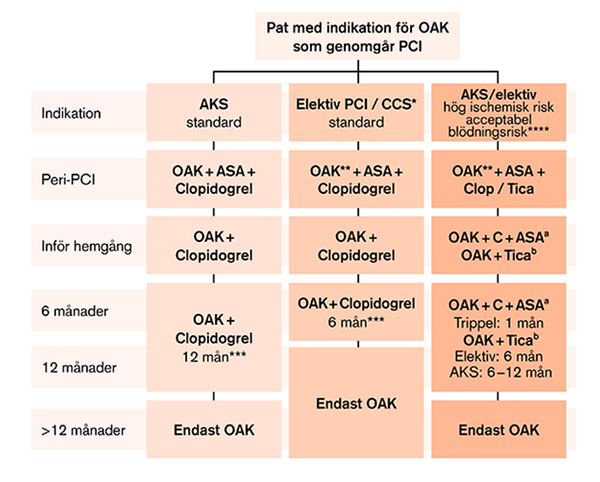
* CCS = Kronisk kranskärlssjukdom.
** OAK morgondosen avstås om möjligt.
*** Vid hög blödningsrisk kan clopidogrel behandling förkortas till (1–)3–6 månader.
**** Sammanvägd bedömning.
a: Trippelbehandling med clopidogrel.
b: Dubbelbehandling med ticagrelor.
Om innehållet
Uppdaterad: Februari 2022
Faktagranskad: Februari 2022
Faktagranskare: Mattias Törnerud och Helge Brandberg, Danderyds sjukhus
