Luftväg
Höga andningshinder
Bakgrund
Höga andningshinder kan ha många orsaker, vilka ju i hög grad styr handläggningen. Brådskandegraden korrelerar oftast till tiden för symtomutveckling.
Principiellt skiljer sig handläggningen åt vad gäller akut och långsamt utvecklade tillstånd. Differential-diagnostiken, och till viss del handläggningen, skiljer sig åt mellan vuxna och barn. Patienter med akut hotad luftväg handläggs företrädesvis av ÖNH- och narkosläkare.
Undersökning och utredning
Anamnes, klinisk bild
- Symtomdebut akut el smygande (timmar eller dagar)?
- Anamnes på främmande kropp?
- Samtidiga sväljningssvårigheter och/eller röstpåverkan? (spottar saliv, hes, grötigt tal?)
- Infektionstecken? (Halsont, feber, andra fokala infektionssymtom, hosta, hemoptys?)
- Tidigare liknande episoder?
- Tidigare intubering (särskilt hos barn) el trakeotomi?
- Komorbiditet som kan påverka? (Reumatisk sjukdom? Neurologisk sjukdom? Fetma?)
- Exponering för allergen?
- Hereditet (angioödem)?
Status
Allmäntillstånd. Andningsmönster och andningsfrekvens. Stridor (se nedan). Cyanos. Lungauskultation. Saturationen är inte ett bra mått på luftvägsförträngning, utan ett tecken på gasutbyte i nedre luftvägen. En påverkad saturation hos lungfrisk patient med högt andningshinder är ett allvarligt och sent tecken då saturationen ofta är normal tills luftvägen kollapsar helt. pCO² stiger tidigare i förloppet som ett tecken på ett uttröttat andningsarbete pga luftvägsförträngningen. Hos barn är även näsvingespel och thorakala indragningar tecken på ansträngt andningsarbete.
Stridor
- Inspiratorisk: Högt hinder. Supraglottiskt, subglottiskt, extrathorakalt.
- Exspiratorisk: Lägre hinder. Intrathorakalt hinder (till exempel bronker).
- Bifasisk (kombinerad inspiratorisk och exspiratorisk): I frånvaro av astmadiagnos talar det för en uttalad förträngning, då luften forceras genom hindret på både ut- och inandning!
Differentialdiagnoser
Vuxna
- Akut debut: Infektioner (epiglottit, para-/retrofaryngeala infektioner, mononukleos, munbottenflegmone, laryngotrakeit), allergiskt larynxödem, hereditärt angioödem, främmande kropp, kemiskt trauma (lut, klorin, syra, brandrök).
- Smygande debut: tumörer (larynx, hypofarynx, benigna larynxpapillom), subglottisk stenos (efter intubation, trakeostomi, systemsjukdom (exv GPA (granulomatös polyangit), sarkoidos, KLL), stämbandspares (idiopatiskt, efter stroke, postoperativt, reumatisk, muskelatrofisjukdom, expansivitet längs med nervus vagus förlopp).
Barn
- Akut debut: Främmande kropp! Infektioner (epiglottit nuförtiden ovanligt pga HiB-vaccination, pseudokrupp, trakeit, andra faryngiter och laryngiter), kemiskt trauma (baser, syror, giftiga gaser), allergiskt larynxödem, hereditärt angioödem.
- Smygande debut: subglottisk stenos (ffa efter intubation), subglottiskt hemangiom, stämbandspares, laryngomalaci och trakeomalaci , kongenitala anomalier (till exempel kärlring dvs aorta runt trakea), obstruktiv sömnapné, mediastinal process, larynxpapillom.
Utredning
Indirekt laryngoskopi, helst fiberskopi. Blodgas (pCO²). Radiologi kan bli aktuellt, vanligen DT. DT lågdos kan vara ett fullgott alternativ, särskilt för barn. Ibland genomlysning eller angiografi. Laryngo-/trakeo-/bronkoskopi i narkos.
Handläggning
Varierar beroende på orsak. Betänk även följande:
- Högflödesgrimma skapar laminärt luftflöde och minskar turbulensen genom förträngningen, vilket minskar ansträngningen i andningsarbetet. Kan således ordineras i väntan på diagnostik oberoende av orsak!
- Adrenalininhalation och kortison iv/po vid slemhinnesvullnad.
- Adrenalin intramuskulärt vid allergiska besvär.
- Genom att fukta inhalationerna med NaCl undviks krustbildning vid infektioner i luftvägen, som annars kan ge plötsliga stopp.
- Bronkdilaterande inhalationer (exv Ipratropium/Salbutamol) har endast effekt på nedre luftvägarna!
Val av intubationsmetod
Konsultera alltid ÖNH-läkare och/eller narkosläkare för diskussion om val av intubationsmetod. Vid god insyn mot stämbandsplanet genomförs intubation i narkos på sedvanligt sätt, dock med bibehållen spontanandning hos barn och patienter med liten funktionell lungvolym/residualkapacitet (FRC).
Vid trismus (gapsvårigheter), mikrognati (underutvecklad underkäke) eller supraglottisk luftvägspatologi som skymmer stämbandsplanet, sker intubation med fördel vaket under fiberendoskopisk insyn.
Vid hårda hinder, såsom tumörer, ankylos i arybroskregionen (exv pga reumatisk sjukdom, strålbehandling eller posttraumatiskt) eller subglottisk stenos kan kirurgisk luftväg i lokalanestesi vara att föredra.
I urakuta situationer då intubation misslyckas kan koniotomi (nödtrakeotomi) vara indicerat.
Akut koniotomi
Bakgrund
Akut koniotomi (cricothyreoidektomi) är det snabbaste sättet att etablera en kirurgisk luftväg. Det kan göras med olika metoder så det är viktigt att du bekantar dig med vilket material eller typ av färdigt “kit” som finns på just din akutmottagning eller avdelning. Koniotomi kan behöva utföras i olika situationer, allt från högt sittande främmande kropp i luftväg till en planerad narkos där man plötsligt inte lyckas intubera och inte kan ventilera. Beslut om akut koniotomi bör tas i samråd med kollega och det är fördelaktigt om man har hjälp med handräckning och sug. Icke kirurgisk nålcricothyreoidektomi har visats i en stor brittisk studie (NAP4) vara förknippat med hög risk för misslyckande (~65%) och risk för barotrauma då man ventilerar med högt tryck i ett litet lumen. Vi rekommenderar därför kirurgisk koniotomi. Det finns flera sätt att utföra koniotomi och många åsikter om vilken metod som är bäst. Den metod vi väljer att beskriva här är baserad på klinisk erfarenhet från Karolinska Universitetssjukhuset.
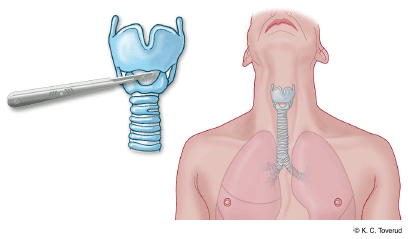
Utrustning
Lokalbedövning med adrenalin, tvättset, skalpell, suturset, sutur, sax, oral tub strl 5 med boogie-ledare eller trakealkanyl strl 4–5 med introducer, peang, bipolär diatermi, koldioxidmätare, Rubens blåsa.
Utförande
Medvetslös patient
- Flöda syrgas i patienten, ev ventilera.
- Palpera fram membrana cricothyroidea som känns som ett mjukt område i medellinjen mellan sköldbrosk och ringbrosk.
- Stabilisera larynx med en hand och håll kvar ett finger på ringbrosket hela tiden. Detta finger kommer du att glida med över ringbroskkanten för att kontinuerligt säkerställa läget av membrana cricothyroidea under hela ingreppet.
- Lägg ett horisontellt snitt genom huden över membrana cricothyroidea precis kraniellt om fingret du håller på ringbrosket. Det kommer att blöda från huden (!) så en assistent behövs för att suga eller torka.
- Väl igenom huden identifieras membrana cricothyroidea med fingret som du håller på ringbrosket hela tiden genom att glida med det kraniellt. Jobba dig ner genom vävnaderna i samma snitt och känn ofta efter med fingret för att säkerställa att du går i rätt riktning. På patienter med väldigt mycket underhudsfett på halsen kan det vara lättare att arbeta sig ner med sax genom att klippa istället för att skära med skalpell. Skär/klipp sedan horisontellt genom membranet (se bild). Det kommer att vara svårt att se något pga pågående blödning så lita på vad dina fingrar känner! Du kommer att få luftutbyte när membranet är genomskuret.
- Håll upp lumen och vidga hålet i membranet med hjälp av fingret, och/eller en peang. Flytta/släpp inte peangen/fingret när du väl gått igenom till luftvägen! Det är svårt att hitta tillbaka i en stressad situation (vi väljer att förespråka vanlig peang då den fungerar väl till ändamålet och ofta finns lättillgänglig. Erfarenhetsmässigt är Carlens hakar och långt nässpekulum bättre än ingenting men men nässpekulat glider lätt ut ur hålet och Carlens hakar är lite för stora och riskerar då att bli mer ett hinder än ett hjälpmedel).
- För ner en vanlig oral tub (endotrakeal) strl 5 med en boogieledare som introducer, trakealkanyl strl 4–5 eller kanyl från koniotomikit beroende på vad som finns tillgängligt.
- Blås upp kuff på tub/kanyl för att skydda nedre luftvägarna från blödning och sekret och ventilera genomgenom den nya luftvägen.
- Läget av kanyl/tub bekräftas säkrast med koldioxidreturer, om koldioxidmätare inte finns till hands kontrollera genom att palpera läget av kanylen samt säkerställ att saturationen ökar, bröstkorgen höjer sig och auskultera över båda lungfälten (lätt att bronkintubera med endotrakealtub i trakeostoma).
- Utse en person som håller i kanyl/tub och som inte får släppa innan den är fastsydd eller säkrad på annat sätt.
- Säkra endotrakealtub genom att sy fast den ungefär som ett thoraxdrän och
knyt en liten midja på tuben. Säkra trakealkanyl genom att sy fast kanylplattan
till huden eller genom att knyta fast den med ett band runt nacken. - Blodstilla med kompression och/eller bipolär diatermi.
Patient vid medvetande
- Flöda syrgas i patienten, ev ventilera.
- Palpera fram membrana cricothyroidea mellan sköldbrosk och ringbrosk.
- Rita ut var du tänker skära och lägg lite lokalbedövning med adrenalin.
- Därefter är det samma förfarande som ovan.
Normal luftväg - trakeostomi - laryngostomi
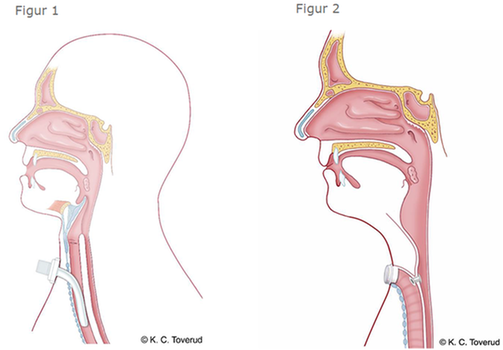
Trakeotomi innebär att man genom ett kirurgiskt ingrepp skapar en öppning (stoma) på halsen in till trakea, se Figur 1. Indikation för trakeotomi utgörs främst av högt andningshinder eller ett långvarigt respiratorbehov. I trakeostomat anläggs en trakealkanyl som kan vara med eller utan kuff. Kuffad kanyl används exempelvis hos respiratorvårdad patient, vid blödningsrisk eller aspirationsrisk. Trakealkanylen ska alltid ha en innerkanyl som rengörs regelbundet för att undvika kanylstopp. En patient med en trakealkanyl har potentiellt två luftvägar. Förutom att patienten kan ventileras via kanylen kan man, i avsaknad av uttalat högt andningshinder och om kanylen är okuffad, ventilera patienten via munnen.
Vissa patienter med avancerad larynxcancer genomgår en så kallad laryngektomi vilket innebär att hela larynx (struphuvudet) avlägsnas och luftstrupen istället får mynna ut i en öppning på halsen, se Figur 2. Denna öppning kallas laryngostoma. Stomat skyddas vanligen av ett plåster med en ventil. I och med att luftstrupen hos en laryngektomerad patient inte har någon kommunikation med de övre luftvägarna kan man ej mask-ventilera en laryngektomerad patient eller ge syrgas via mun/näsa! Vid behov av ventilering anläggs en endotrachealtub i laryngostomat. Syrgas och inhalationer administreras via laryngostomat.
Allmänt om trakeostomi
Vid omvårdnad av patient med trakealkanyl tillämpas basala hygienrutiner för patientnära arbete med risk för kontakt med kroppsvätska. Undvik att stå rakt framför kanylen under omvårdnadsmoment pga risk för upphostning av sekret genom kanylen. Eftersom andningen hos en patient med trakealkanyl inte sker via näsan tillförs inte fukt till inandningsluften i samma omfattning som normalt, varför man bör vara medveten om risken för krustbildning. Se därför till att fukt- och värmeväxlaren (ett filter i plast, kallas “näsa”) hela tiden sitter på kanylen och var frikostig med koksaltsinhalation eller befuktning av syrgas.
Rensugning av nedre luftvägar
Patienter med god muskelkraft kan i regel hosta upp sitt sekret från luftvägarna och rensugning är ej nödvändig. För att underlätta upphostning kan man vid behov låta patienten inhalera 2–3 ml koksalt via trakealkanylen. Rensugning av nedre luftvägar görs när patienten själv inte kan mobilisera sitt slem (till exempel nedsatt AT eller stor/seg slemproduktion). Hur ofta avgörs av sekretmängden och behovet, rensugning görs ej förebyggande.
Rensugning:
- Välj en sugkateter vars ytterdiameter är maximalt 50% av kanylens innerdiameter
- Sugen förs ned utan sugkraft och utan att forcera ned till maximalt 1 cm nedanför kanylen (ha gärna en sugkateter med längden utmarkerad som mall i närheten av patienten) eller till hostreaktion
- För upp sugkatetern med lugna, roterande rörelser med sugkraften på
- Sugningen får ta maximalt 10 sekunder per omgång, låt patienten vila mellan
- Byt sugkateter mellan varje sugning
Innerkanyl
Patienter med trakealkanyl ska i regel alltid ha en så kallad innerkanyl som rengörs regelbundet för att förhindra kanylstopp. Rengöring av innerkanylen ska ske 1–2 gånger per dag samt tätare vid behov, exempelvis hos patient med stor slem-produktion. Patienten bör ha två innerkanyler att alternera mellan för att ständigt ha tillgång till en ren innerkanyl. Rekommendation för rengöring av innerkanylen skiljer sig mellan olika tillverkare (viktigt att följa dessa) men vanligen kan man:
- Ta ut innerkanylen och direkt sätta i patientens rena bytes-innerkanyl
- Tvätta innerkanylen med oparfymerat handdiskmedel och ljummet kranvatten
- Om sekret sitter fast används rengöringsborste avsedd för innerkanyl alternativt rena, fuktiga kompresser som dras genom kanylen med pincett eller peang
- Avsluta med att skölja av den rena innerkanylen med koksalt (ej kranvatten)
- Torka av kanylen med ren kompress och låt den därefter lufttorka helt innan den läggs i försluten burk.
För mer utförlig information var god se Löf´s Nationella riktlinjer för trakeotomi och trakeostomivård Länk till annan webbplats.
Länk till annan webbplats.
Se även Karolinska Universitetssjukhusets film om trakeostomiskötsel och akuta situationer hos trakeotomerade patienter med COVID-19 Länk till annan webbplats.
Länk till annan webbplats.
Trakeostomi – komplikationer
Akut stopp i trakealkanyl
Vid akut stopp i trakealkanyl, följ flödesschema (se Appendix) från Löf´s Nationella riktlinjer (Löf-regionernas ömsesidiga försäkringsbolag):
Se även Löf:s film om stopp i trakealkanyl: https://www.laranderegion.se/course/view.php?id=382 Länk till annan webbplats.
Länk till annan webbplats.
OBS! En trakeostomerad patient med ofri luftväg som inte har ett känt övre luftvägshinder ska intuberas oralt om inte första rekanyleringsförsöket lyckas! Följ flödesschemat för akut stopp i trakealkanyl.
Det kan var mycket svårt att lokalisera öppningen i trakea om patientens trakea ligger djupt, om det blöder, om patienten rör sig eller om det var knepiga anatomiska förutsättningar redan innan patienten trakeostomerades. Larma adekvat kompetens (ÖNH eller narkos) och gör det du kan i väntan på hjälp.
Ökad risk för oavsiktlig dekanylering ses vid vändning av patient, vid löst sittande kanylband, vid hosta, hos överviktig patient med voluminös hals samt hos upprörd/ orolig patient. Risken är även ökad hos nyligen trakeotomerad patient (<7 dagar sedan ingrepp). För att undvika kanyldislokation är det mycket viktigt att se till att kanyl-bandet sitter tillräckligt hårt, vilket innebär att maximalt två fingrar ska rymmas mellan hals och band. Hos högriskpatienter kan kanylen sutureras fast i huden. Om dekanylering sker tidigt (inom ca 7–10 dagar från trakeotomi) finns risk att stomat faller samman, vilket försvårar rekanylering och leder till akut andningshinder om patienten inte kan andas via mun/näsa. Efter 7–10 dagar är stomat ofta etablerat och patienten kan i regel andas via stomat även om kanylen åkt ur. Dock bör ny kanyl sättas tillbaka direkt pga risken att stomat drar ihop sig.
Handläggning
- Lägg om möjligt patienten på rygg för att komma åt stomat (andningspåverkad patient ligger ogärna på rygg, låt i så fall patienten bestämma position)
- Håll upp stomat med Carléns hakar
- Om patienten besväras av sekret, sug försiktigt bort detta via stomat och övre luftvägar
- Försök att sätta tillbaka den kanyl som patienten hade. Använd med fördel transducern - en inre ledare - som hör till den aktuella trakealkanylen. För att sätta transducern på plats så behöver innerkanyl tas bort.
- Om ursprunglig kanyl inte kan sättas in i stomat, försök med en kanyl av mindre storlek eller med en smal endotrakeal tub. Vårt viktigaste budskap är dock att endast göra ett rekanyleringsförsök, om patienten har ofri luftväg, och sedan övergå till att intubera patienten oralt om patienten inte har ett känt övre luftvägshinder.
- Kontrollera att det kommer luft via kanylen
- Kontrollera kanylläge med fiberendoskop/flexibelt bronkoskop
Blödning
Tidiga blödningar (inom 7 dagar efter trakeotomi) kommer oftast från hudkanterna eller mindre vener från tyreoidea. Blödning kan också uppstå efter sugning i luftvägen eller pga manipulation av kanylen. Sena blödningar beror ofta på stomainfektion eller mekanisk påverkan från kanylen. Vid blödning hos patient med kanyl med kuff är den första viktiga åtgärden att kuffa upp kanylen (dvs fylla kuffen med mer luft eller vätska beroende på kufftyp) för att förhindra blödning till nedre luftvägar. Om patientens kanyl är okuffad (och blödningen inte är mycket lindrig/snabbt upphörande) görs byte över ledare till kanyl med kuff som sedan kuffas upp. Vid mindre blödning framför allt från stomakanter kan lokalbedövning med adrenalintillsats injiceras i området. Komprimera lokalt med kompress på peang (dränk eventuellt kompressen i cyklokapron). Undvik blodstillande tamponad. Är blödningskällan ytlig och synlig kan diatermi i lokalbedövning användas. Vid djupare blödning krävs revision på operationsavdelning. Utifrån blödningens svårighetsgrad följs lokala rutiner för allvarlig blödning inklusive:
- Infarter - minst 2 grova
- Provtagning inkl blodstatus, CRP, elstatus, blodgruppering/BAS-test, koagulationsstatus och blodgas
- Vätskebolus
- Ev Cyklokapron 1g i.v. till vuxna (avråds vid blödning från urinvägar, aktiv trombotisk sjukdom och mikroangiopati)
För mer utförlig information var god se Löf´s Nationella riktlinjer för trakoetomi och trakeostomivård Länk till annan webbplats.
Länk till annan webbplats.
Om innehållet
Publicerad: April 2022
Höga andningshinder
Författare: Rebecka Ohm, Caroline Gahm och Clara Svenberg Lind
Akut koniotomi
Författare: Viktor Sjödin, Andreas Ekborn och Clara Svenberg Lind
Normal luftväg - trakeostomi - laryngostomi
Författare: Petronella Pettersson och Clara Svenberg Lind
Allmänt om trakeostomi
Författare: Petronella Pettersson, Li Nyman och Clara Svenberg Lind
Accidentell dekanylering
Författare: Petronella Pettersson och Clara Svenberg Lind
