Introduktion - Handskador
Handskador är en av de vanligaste diagnoserna på en akutmottagning. Många är arbetsplatsolyckor och drabbar unga människor.
Till synes bagatellartade skador kan ge betydande men. Resultatet är beroende av det primära omhändertagandet. Det är viktigt att initialt ställa rätt diagnos och att diagnosen bygger på klinisk undersökning samt förutsätter goda anatomiska kunskaper.
Anamnes och handstatus
Anamnes
- När inträffade skadan? Tidsaspekten är viktig vid behandling av sårskador.
- Var inträffade skadan? Fritid, arbete inom- eller utomhus, rent eller smutsigt.
- Hur inträffade skadan? Klarlägg skademekanismen fall på planmark, fall från höjd, högenergivåld, kniv, glas eller annat skärande föremål, stickskada, klämskada, trafikolycka, slagsmål, misshandel, djur- eller människobett, högtrycksinjektion.
- Tidigare skador i handen?
- Andra sjukdomar eller medicinering som kan påverka förloppet? Till exempel diabetes, immunosuppression eller antikoagulantia.
- Fråga alltid om yrke och handdominans - viktigt för sjukskrivning och rehabilitering..
Handstatus
Avseende handens anatomi hänvisas till gängse läroböcker. Bilderna nedan är ett stöd för minnet. Förkortningar används för leder, muskler och senor. Bedöm handen genom inspektion, palpation och funktionsstatus. Undersök systematiskt i förslagsvis denna ordning:
- Cirkulation (se Sårskador)
- Huddefekt (se Sårskador)
- Skelett-/ligamentskada (se Frakturer resp. Luxationer och distorsioner)
- Muskel-/senskada (se Extensorsenskador resp. Flexorsenskador)
- Nervskada (se Nervskador)
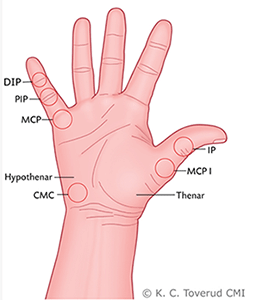
Figur 1
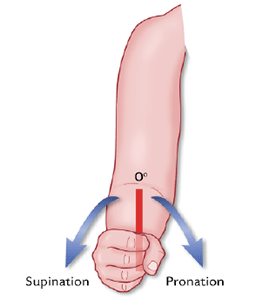
Figur 2. Suspination Pronation
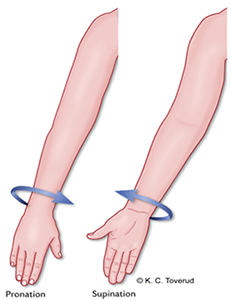
Figur 3. Suspination Pronation
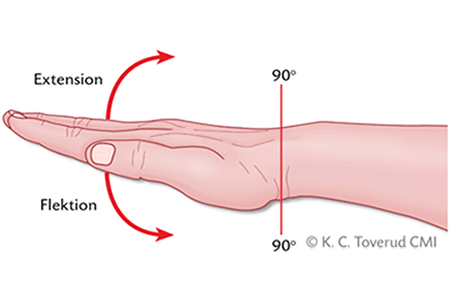
Figur 4. Extention
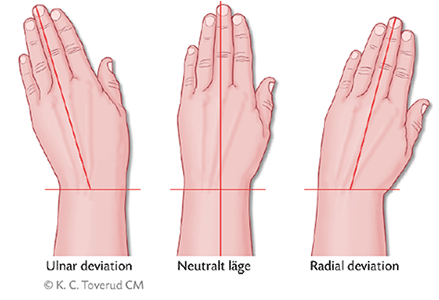
Figur 5
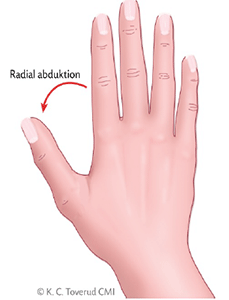
Figur 6. Radial abduktion
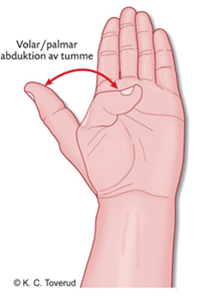
Figur 7. Volar/palmar abduktion av tumme
Sårskador på handen
Undersökning och utredning
Om såret blöder kraftigt vid inkomsten, lägg tryckförband och höj handen ovan hjärthöjd. De flesta blödningar i arm-hand kan hejdas på detta sätt. Förbered sedan i lugn och ro behandling enligt nedan. Mer omfattande skador med allmänpåverkan avhandlas inte i detta avsnitt.
Bedöm handen genom inspektion, palpation och funktionsstatus. Undersök systematiskt i förslagsvis denna ordning:
- Cirkulation
- Huddefekt
- Skelett-/ligamentskada
- Muskel-/senskada
- Nervskada
A. Cirkulation – har handen fingret full cirkulation?
Inspektion - Färg (blek = nedsatt arteriell cirkulation, blåaktig = nedsatt venöst avflöde)?
Palpation - Nedsatt temperatur? Nedsatt hudturgor?
Funktionsstatus
- Kapillär återfyllnad i pulpa eller nagelbädd: tryck med pennspets - först vitt sedan rött igen om normalt. Snabb återfyllnad vid venös stas.
- Blödning från sårkant?
- Pulsar är oftast inte så användbar vid akuta handskador men ev. vid mer proximala skador (till exempel vid armbågsfraktur hos barn).
Obs! Pulsar kan vara normala vid kompartmentsyndrom (se Akut kompartment-syndrom).
Allens test kan göras vid misstanke på trombos i a. ulnaris eller a. radialis men lämpar sig vanligen inte vid öppna skador
- Håll handen högt och be patienten knyta greppet hårt.
- Undersökaren komprimerar a. radialis och a. ulnaris med sina båda tum-pekfingergrepp.
- Patienten ombeds öppna handen.
- Undersökaren släpper trycket över a. ulnaris och observerar handen.
- Om handen snabbt blir rosig finns flöde i a. ulnaris.
- Testet kan upprepas för amputationsskador undersökning av flöde i a. radialis på motsvarande sätt.
B. Huddefekt - saknas hud någonstans på handen eller är den så skadad att den inte är viabel?
Bedöm cirkulation i huden enligt A. ovan. Tänk på att distalt baserade hudlambåer ofta har dålig cirkulation. Vid avhandskningsskador (avulsionsskador), där huden slitits eller vridits av handen, är vanligen huden så skadad att den inte är viabel.
Obs! Sy aldrig tillbaka hud som saknar cirkulation. Detta leder nästan alltid till nekros och infektion.
C.-E. - behandlas i respektive kapitel.
Handläggning
1. Bedöva
Grunden till all sårbehandling på handen är adekvat bedövning så att rengöring, excision av devitaliserad vävnad och inspektion av skadan kan göras.
De flesta fingerskador kan bedövas med fingerbasanestesi. Lägg maximalt 4–5 ml 1% Carbo- eller Xylocain i ett finger, alltid utan adrenalin. Spruta bedövningen långsamt med tunn nål, så är det mindre smärtsamt (se även Lokal och regional anestesi på akuten). Sårskador längre upp på armen bedövas genom subkutan infiltration proximalt och runt såret. Sårskador som inte kan bedövas på akutmottagningen ska inte heller behandlas där.
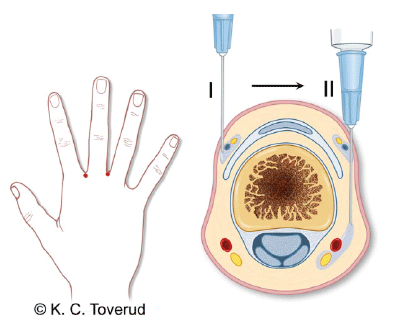
Figur 9
2. Blodstilla
Om såret är djupt och blöder bör blodtrycksmanschett sättas på överarmen eller så att sårskadan kan inspekteras adekvat. Manschetten bör pumpas upp till ungefär 80 mm Hg över det systoliska trycket. Ev. kan manschetten släppas efter inspektion och hemostas om patienten har besvär. De flesta tolererar en stasmanschett 10–15 min utan större problem. På finger kan stasslang användas men måste tas bort vid förbandsläggning. Inspektera såret för att bedöma djupet, använd sårhakar. Vid misstanke om sen- eller nervskada, remittera till handkirurg för exploration.
Vid blödning, sätt aldrig peang eller ligera blint i såret - känsliga strukturer kan skadas. Mindre subkutana blödningar stoppar ofta när huden sys.
Vid arteriell blödning i ett finger är oftast även digitalnerven avskuren (se Nervskador).
3. Rengör
Alla sårskador på handen ska rengöras noggrant och alla smutspartiklar ska avlägsnas före suturering. Det går utmärkt att tvätta handen i vanlig tvål och vatten efter bedövning. Ju smutsigare, desto längre rengöringstid. Ta eventuell odling.
4. Revidera
Trasiga eller smutsiga sårkanter måste revideras före suturering på grund av infektionsrisken.
5. Suturera
- Sårskada äldre än 8–12 timmar - beroende på kontaminationsgrad - ska inte primärsys på grund av infektionsrisken.
- Sårskada i samband med hund- eller kattbett eller slagsmålsskada där tand kan ha orsakat såret ska aldrig primärsys. Dessa skador ska betraktas som primärt infekterade (se Flexorsenskador resp. Infektioner).
- Sårskada utan huddefekt sutureras med enstaka suturer, använd monofil tråd 4/0 eller 5/0. Sätt suturerna glest om skadan varit kontaminerad och vid blödningsrisk. Tänk på att handen är en synlig del av kroppen - sy snyggt.
- Sårskada på handryggen med måttlig huddefekt kan ibland primärsys, men i övrigt måste huddefekter på handen täckas med transplantat eller lambåhud. Kontakta handkirurgisk klinik i dessa fall.
- Fingertoppsskador (se Amputationsskador).
6. Lägg förband
Tänk på att det kan vara mycket smärtsamt att ta av ett handförband som fastnat i såret.
Det lättaste sättet att undvika att ett handförband fastnar i såret är följande:
- Genomsläpplig salvkompress (Jelonet alt. Mepitel) direkt på såret.
- Därefter koksaltfuktad gasvävskompress. Lägg aldrig en torr kompress på en akut sårskada på handen.
- Avsluta med rikligt med torra kompresser och ev. vadd för kompression och en linda som dras åt måttligt.
Lägg inte ocklusiva förband på skador med infektionsrisk.
Linda aldrig ihop fingrarna så att hud ligger mot hud, lägg alltid en kompress mellan fingrarna.
Vid all förbandsläggning på handen, tänk på rehabiliteringsställningen:
Handens rehabiliteringsställning (se figur 10)
- Handleden lätt extenderad
- MCP leder flekterade
- PIP och DIP leder raka
- Tummen abducerad (ut från handen)
- HÖGLÄGE
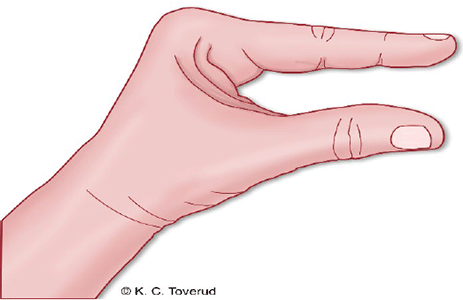
Figur 10
Extensorsenskador (sträcksenskador)
Bakgrund
Fingrarnas extensormekanism utgör ett samspel bestående av två separata och neurologiskt oberoende system.
”Extrinsic” långa fingersträckare (innerveras av n. radialis) sträcker i MCP- och
PIP-leder.
”Intrinsic” (innerveras av n. ulnaris/n. medianus) böjer i MCP-leder, sträcker i
PIP- och DIP-leder.
Extensorsenskador indelas från distalt till proximalt i zon 1–7 (se nästa sida).
Undersökning och utredning
Klinisk bild, status
Oförmåga att sträcka på leden närmast distalt om skadan. Diagnosen ställs med ledning av funktionsbortfallet.
Extrinsic
Tummens långa sträcksena testas genom att patienten ombeds lägga handflatan på bordet och lyfta upp (retroponera) tummen och samtidigt sträcka i ytterleden. Övriga långa sträcksenor testas genom extension i MCP-lederna (be patienten att lyfta fingrar från underlaget med handflatan mot till exempel ett bord).
Intrinsic
Undersöks genom extension i PIP- och DIP-lederna. Vid partiella senskador och vid skador på extensorsenor över PIP-leden eller på handryggen kan skadan maskeras av intakt funktion hos närliggande senor och bör misstänkas vid smärta och svaghet vid extension mot motstånd. Omfattning av skadan ses först vid exploration.
Differentialdiagnoser
Luxation av extensorsenan ulnart om MCP-leden. PIP-leds-luxation. Motorisk nervpåverkan.
Lab, röntgen etc
Frontal och lateral projektion av skadat finger.
Handläggning
Handläggningen beror på skadans nivå (zon 1–7) och omfattning och om skadan är öppen eller sluten. Vid slutna extensorsenskador ses ibland ett benfragment från ändfalangens dorsalsida på rtg. Vid öppna extensorsenskador på fingrarna föreligger ofta även huddefekter och infektionsrisken bör beaktas då leder kan vara öppnade. Rådgör vid behov med handkirurgjour.
Zon 1–2 (DIP-led, mellanfalang)
Sluten skada (”malletfinger” = ”droppfinger”)
- Med benfragment. Handläggs av ortoped eller handkirurg.
- Utan benfragment: malletskena sex veckor. Immobilisera endast DIP-leden.
Handläggs av akutläkare, ortoped eller i primärvården.
Öppen skada
- Rengör och spola såret noggrant, suturera ev. huden luckert.
- Sensutur/reinsertion ska helst göras inom 24 timmar.
Ska handläggas av ortoped om lokal kompetens finns.
Zon 3 (PIP-led, centrala bandet)
Sluten skada (boutonnière-skada)
Uppstår till följd av kraftfull flektion i PIP varvid infästningen av centrala bandet släpper och sidobanden luxerar volart. Felställningen - flektion i PIP och extension i DIP - framträder först 1–3 veckor efter traumat varför skadan ofta missas initialt.
Ska handläggas av ortoped om lokal kompetens finns, eller remiss till handkirurg.
Öppen skada
- Rengör och spola såret noggrant, suturera ev. huden luckert.
- Sensutur/reinsertion ska helst göras inom 24 timmar.
Ska handläggas av ortoped om lokal kompetens finns.
Ska handläggas av ortoped om lokal kompetens finns, eller remiss till handkirurg.
Zon 4 (grundfalang)
- På finger oftast öppna partiella skador på sträckseneapparaten, skadan måste inspekteras i såret.
- På tumme skadas tummens korta eller långa sträcksena.
- Rengör såret noggrant, suturera luckert.
Ska handläggas av ortoped om lokal kompetens finns, eller remiss till handkirurg.
Zon 5 (MCP-led)
Oftast öppna skador som penetrerar MCP-leden med partiell senskada. Penetrera anamnesen noga.
- Om misstanke om bett (knytnävsslag mot mun, djurbett) måste såret betraktas som infekterat och ska ej sutureras utan renspolas noggrant på operation där leden kan inspekteras.
- Antibiotika (se Handinfektioner) efter att odling tagits.
- Röntga för att utesluta främmande kropp (tand?).
- Handen immobiliseras i gips med handled i 40–45° extension, MCP-leder i 15–20° flektion. Sensutur kan ske efter cirka en vecka.
- Vid ren skärskada ska senan sutureras akut och kan handläggas av ortoped.
Sluten skada på sagittalband
Spontanruptur av sagittalband kan ske vid kraftfull flektion eller extension av finger och ger ulnar subluxation eller dislokation av extensorsenan i MCP-ledsnivå. Ska remitteras akut till handkirurg.
Zon 6–7 (handrygg, handled)
- Slutna senskador, vanligtvis ruptur av tummens långa sträcksena efter en distal radiusfraktur, handläggs av ortoped eller handkirurg.
- Öppna senskador bör sutureras akut. Enstaka senskador handläggs av ortoped. Vid multipla senskador och/eller associerad mjukdel/skelettskada remiss akut till handkirurg.
Zon 8–9 (underarm)
Ofta avvärjningsskador, omfattar övergång sena-muskel eller rena muskelskador.
Ofta associerad kärl-nervskada. Bör exploreras akut. Remiss akut till handkirurg.
Flexorsenskador (böjsenskador)
Bakgrund
Vid öppna skador finns ofta associerad nervskada. Slutna skador då senan slits av vid ett plötsligt kraftigt drag, till exempel vid fingerkroksdragning, är ovanliga.
Undersökning och utredning
Klinisk bild
Gemensamt för öppna och slutna skador (dig 2–dig 5) är oförmåga att aktivt böja på fingrets PIP-led (skada på ytliga böjsenan) och/eller DIP-led (skada på den djupa böjsenan). Skada på tummens långa böjsena resulterar i oförmåga att aktivt böja i
IP-leden.
Status
Diagnosen ställs med ledning av funktionsbortfallet. Fingrarnas tonus i viloställning (lätt böjda fingrar) ger värdefull information, liksom tenodeseffekten, det vill säga passiv flexion/extension av handleden med samtidig observation av rörelsen i PIP- och
DIP-led.
Leta aldrig efter senändar i såret, men om senskidan är öppnad misstänk senskada. Glöm inte att undersöka känsel.
- Fingrarnas djupa böjsenor resp. tummens långa böjsena
Testa aktiv rörlighet i ytterleden genom att stabilisera mellanfalangen och be patienten att böja i DIP/IP-leden (se figur 11). - Fingrarnas ytliga böjsenor
Testa genom att först inaktivera profundussenorna på ”grannfingrarna”, lägg handryggen mot ett fast och plant underlag, därefter fixeras grannfingrarna mot underlaget varpå man ber patienten böja det skadade fingret. - En partiell senskada
Bör misstänkas vid intakt senfunktion men smärta eller nedsatt kraft vid undersökning mot motstånd. Jämför med andra sidan.
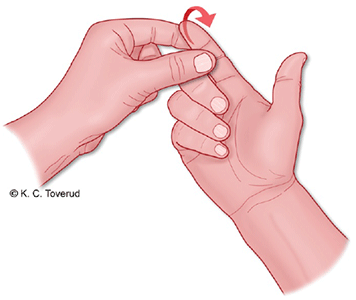
Figur 11
Differentialdiagnoser
PIP-ledsluxation. Vissa former av kompressionstillstånd/skada på motorisk nerv.
Lab, röntgen etc
Frontal och lateral projektion av skadat finger.
Handläggning
- Vid slutna flexorsenskador syns ofta ett benfragment volart från ändfalangen på röntgen.
- Vid öppna flexorsenskador rengör och spola ur såret noggrant. Suturera luckert.
- Skador på flexorsenor i hand eller på finger ska remitteras akut till handkirurgisk klinik,reparation av öppna flexorsenskador bör helst ske inom 24 timmar.
Ta alltid kontakt med jourhavande handkirurg för att diskutera handläggningen i varje enskilt fall.
Nervskador i extremiteterna
Bakgrund
Traumatiska skador på nerver i extremiteterna kan leda till stora handikapp. De ska repareras så snart som möjligt för att optimera läkning och undvika smärtsamma neurom. Reparation av motoriska nerver kan ofta ge mycket goda resultat, framför allt i övre extremiteterna. Reparation av sensoriska nerver till handen och fotsulan ger i regel restitution av skyddskänsel. Fingrarnas digitalnerver kan repareras ända ut till distala böjvecken.
Undersökning och utredning
Anamnes, klinisk bild
Motoriskt och/eller sensoriskt bortfall distalt om skadan.
Öppna sårskador är vanligast - kniv, glas, sågskada. Särskilt glas kan ge mycket djupa och omfattande skador även om såret i huden ser beskedligt ut.
Vid slutna skador oftast högenergivåld med dislocerade frakturer eller luxationer. Nerverna vid axelleden (n. axillaris, n. suprascapularis, plexus brachialis), armbågen (n. medianus, n. ulnaris, n. radialis) och knäleden (n. tibialis, n. peroneus) är särskilt känsliga för denna typ av våld. n. radialis skadas ofta vid skaftfrakurer på humerus.
Slitskador i plexus brachialis är vanligast vid högenergivåld; trafikolyckor (motorcykel!), utförsåkning på skidor, ridolyckor m.m.
Status
Explorera inte sår på akutmottagningen. Muskelatrofier kan synas någon månad efter en motorisk nervskada. Vissa motoriska bortfall, till exempel bortfall av handleds- och fingerextension vid radialis-nervskada, är lätta att se vid observation av hur patienten använder handen.
Palpation - Saknas svettfunktion (sudomotoriken) i något hudområde? Detta kan till exempel testas genom att en penna dras över fingerblomman. Om svettfunktion saknas är huden torr och pennan glider av fingret, vilket tyder på nervskada. Sudomotoriken försvinner inom några timmar efter en nervskada. Detta tecken kan vara användbart på en patient som inte medverkar.
Funktionsstatus - Distalstatus är avgörande för diagnostiken vid nervskador. Testa både sensorik och motorik för respektive nerv.
Sensorik - Vid akuta nervskador, testa smärtkänsel genom att till exempel knipa i huden med en pincett eller testa lätt beröring. Gå systematiskt från finger till finger och testa varje sida av fingret (digitalnerv) separat. Jämför skadad och icke skadad sida. Bedömning av sensorik kan vara svår vid akuta skador. Vid tveksamhet, undersök ev. igen nästa dag eller konsultera handkirurg.
Tvåpunktsdiskrimination (2PD) - kan ibland vara användbar i diagnostiken. Normalt kan man känna ett avstånd på 4–5 mm i en fingerblomma. Testa med en pincett eller ett ”utvecklat” metallgem och tryck oregelbundet med en eller två skänklar. Fråga patienten om det känns som en eller två punkter. Tänk på att inte trycka så hårt att fingret flyttas och på att patienten ska titta bort under testning av 2PD.
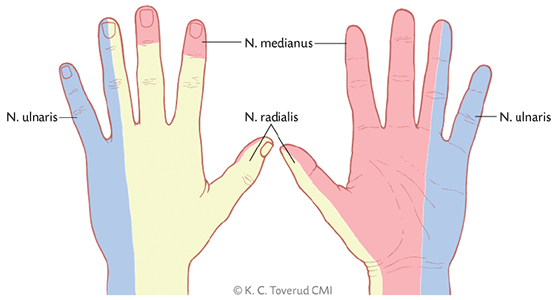
Figur 12
Motorik - Tänk anatomiskt för varje nerv. Nedan ges en förenklad sammanfattning av motorisk funktion för medianus-, ulnaris- resp. radialisnerven.
N. medianus – motorisk funktion
- Tum- och fingerflexion
- Pronation (PQ - pronator quadratus, PT - pronator teres)
- Opposition (thenarmuskler) - sätta tumtopp mot lillfingertopp
- Handledsflexion
Vid långvarigt motoriskt bortfall: thenaratrofi (platt hand=”aphand”), vid hög skada supinationsställning och nedsatt fingerflexion.
N. ulnaris – motorisk funktion
- Flexion DIP-leder dig IV + V
- Fingerabduktion/-adduktion (”fingerspretning”) (Interosséer)
- Tumadduktion – hålla ett papper i tumvecket
- Ulnar handledsflexion
Vid långvarigt motoriskt bortfall: ”Grop” i tumvecket (atrofi i första dorsala interosséen). Vid ulnarisskada utvecklas ibland s.k. ”klohand” (=hyperextension
MCP IV + V + flexion PIP IV–V) på grund av bortfallen intrinsicmuskelfunktion.
N. radialis - motorisk funktion:
- Handledsextension
- Ulnardeviation i handleden
- Tum och fingerextension
Vid bortfall utvecklas s.k. ”dropphand”, det vill säga handen hänger ner på grund av bortfallen extensionsförmåga.
Differentialdiagnoser
Senskador, smärthämning, dålig medverkan.
Lab, röntgen etc
Rtg/MR har mycket litet värde för diagnostiken av nervskador utom i vissa speciella situationer, till exempel vid misstanke om rotavulsioner vid plexusskador. Neurofysiologi har begränsat värde i det akuta skedet. Specifika EMG-förändringar kan ses cirka 3–4 veckor efter nervskadan.
Handläggning
- Öppna nervskador ska opereras akut (helst inom 24 timmar), tag kontakt med jourhavande handkirurg.
- Vid enstaka digitalnervsskador sutureras såret och patienten remitteras till handkirurg påföljande dag alternativt ortoped om lokal kompetens finns.
- Dorsala nervskador på fingrar och volara nervskador distalt om DIP-ledens böjveck på dig 2–5 opereras inte och behöver inte remitteras. Vid slutna frakturer/luxationer med nervpåverkan får ofta handläggningen ske i samarbete mellan ortoped och handkirurg.
- Radialisnervskada vid skaftfraktur i humerus förekommer i ca 10% av fallen. Spontan regress sker i mer än 90% av fallen.
- Nervpåverkan vid främre axelluxation förekommer i några få procent och är ett allvarligt tecken. Dessa luxationer ska reponeras med högsta prioritet för att undvika permanent förlamning och patienterna bör följas upp vid handkirurgisk klinik med avseende på nervskadan.
- Plexusskador och andra proximala skador i arm och ben ska remitteras till handkirurgisk klinik.
Amputationsskador
Bakgrund
Muskelvävnad är känslig för anoxi och går i nekros efter fyra timmar varm ischemitid. Det är avgörande att återställa blodflödet så snabbt som möjligt vilket gör replantation och revaskularisationsfall till de mest akuta inom handkirurgin. Omfattningen, amputatets skick, skadenivån och patientens önskemål är avgörande för hur skadan ska handläggas. Beslut om ev. replantation görs efter kontakt med och undersökning av handkirurg.
Undersökning och utredning
Lab, röntgen etc
Fördröj inte handläggningen genom att sända patienten till röntgen; röntgenunder-sökning utförs på operationsavdelningen. Vid fingertoppsamputation görs röntgen med frågeställning fraktur i kvarvarande falang eller proximalt i fingret.
Handläggning
Det kan ibland blöda rikligt från en amputationsstump, dessa kan praktiskt taget alltid kontrolleras med lokalt tryck och högläge (håll armen rakt upp i luften).
Lägg lokalt tryckförband på amputationsstumpen med salvkompress närmast sårytan.
Fingertoppsamputation
- Tvär amputation
Sårrevision i fingerbasanestesi och behandlas därefter med fördel med ocklusions-förband med zinkhäfta som genom inklipp mot centrum kan vikas ned och formas till en kupol över fingertoppen. Förbandet byts efter några dagar. Hartsämnet i klistret har antibakteriell effekt varför ben kan lämnas i nivå med sårytan. Läkning tar 4–5 veckor och ger god mjukdelstäckning, minst köldkänslighet och bäst känsel. - Sned amputation med dorsal defekt
Stumpen täcks genom att sy upp den volara hudlambån över defekten. - Sned amputation med volar defekt
Kan vara lambåfall med anläggande av korsad fingerlambå, kontakta handkirurg.
Övriga amputationer
Kontakta utan dröjsmål jourhavande handkirurg. Subtotala amputationer är om möjligt än mer akuta då amputatet oftast inte har kunnat kylas ner under transporten. Amputationer på överarmsnivå är sällsynta, mycket allvarliga och ibland livshotande skador.
Dessa skador ska hanteras urakut ofta i samråd mellan kärlkirurg och handkirurg.

Figur 13
Hantering av amputerad kroppsdel
De amputerade kroppsdelarna sveps i en kompress, placeras i ren plastpåse eller steril handske som försluts tätt och därefter placeras i en burk med en blandning av is och vatten som håller 0 grader (se figur 13). Obs! Direktkontakt med torr is ger frysskador.
Kontakta utan dröjsmål jourhavande handkirurg som i diskussion med patienten får ta ställning till om replantation är möjlig och indicerad.
Utlova inte att replantation kan göras innan patienten har bedömts av den tilltänkte operatören.
Om innehållet
Publicerad: November 2021
Författare: Anna Gerber-Ekblom
Reviderat av: Tobias Laurell
Sårskador på handen
Extensorsenskador (sträcksenskador)
Flexorsenskador (böjsenskador)
Nervskador i extremiteterna
Amputationsskador
